ГОСУДАРСТВЕННЫЙ ПРОЕКТНЫЙ НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ ПО
ПРОЕКТИРОВАНИЮ УЧРЕЖДЕНИЙ ЗДРАВООХРАНЕНИЯ «ГИПРОНИИЗДРАВ»
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ СССР
ПОСОБИЕ
по проектированию учреждений здравоохранения
(к СНиП 2.08.02-89)
РАЗДЕЛ III - Специализированные,
вспомогательные подразделения и служебно-бытовые помещения
Утверждено директором
ГипроНИИздрава 19 декабря 1989 г.
Москва
1990 г.
СОДЕРЖАНИЕ
Рекомендовано к изданию
научной секцией научно-технического совета ГипроНИИздрава.
В пособии изложены
рекомендации по проектированию кабинетов врачей- специалистов, процедурных,
перевязочных, малых операционных, помещения для групповых процедур,
клинико-диагностических лабораторий, отделений (помещений, кабинетов)
функциональной диагностики, эндоскопического, гипербарической оксигенации,
физиотерапии и лечебной физкультуры, трудотерапии, гемодиализа, переливания
крови, радиологического, рентгеновского, централизованного стерилизационного,
патологоанатомического, дезинфекционного, службы приготовления пищи, прачечных,
служебных и бытовых помещений, помещений клинических кафедр.
Пособие предназначено для
проектировщиков.
Пособие разработали в
ГипроНИИздраве:
А.И.Арбаков (руководитель
темы), М.Г.Парафенюк, Э.А.Трофимова, И.А.Гаврилова, И.А.Громова, С.М.Казаков,
С.А.Носков, Ж.Р.Витез, Н.Н.Новинькова.
Киевский филиал
ГипроНИИздрава:
П.3.Пидгирняк,
А.С.Прокопович, Н.З.Стуз, Н.В.Буденный, Ю.Г.Шорохова.
Кабинеты врачей-специалистов, процедурные, перевязочные, малые
операционные, специализированные кабинеты для групповых процедур
1. Специализированные помещения,
используемые для больных всех или нескольких отделений, стационара, а также для
консультативного приема больных поликлинического отделения, следует
проектировать централизованно, предпочтительно в одной зоне, в удобной связи с
палатными отделениями и поликлиникой.
Отдельные кабинеты и
лечебные помещения могут быть включены в состав палатных отделений стационара,
что определяется заданием на проектирование.
В отделении, состоящем из
двух секций, эти помещения следует проектировать в их общей зоне; что
способствует также возможности консультативного приема и лечения больных других
подразделений стационара.
2. Рекомендуемая площадь и
состав специализированных лечебных помещений следует принимать по таблице № 1.
Таблица 1
Состав и рекомендуемая площадь кабинетов врачей-специалистов,
процедурных, перевязочных и малых операционных
|
№№ п/п
|
Наименование
помещений
|
Площадь, м2
|
|
1
|
2
|
3
|
|
Кабинеты врачей-специалистов
|
|
1.
|
Кабинет уролога, гинеколога, акушера-гинеколога,
дерматолога, дерматовенеролога, венеролога:
|
|
|
|
- кабинет врача
|
18
|
|
|
- процедурная со сливом
|
18+2
|
|
|
- кабина для раздевания
|
2
|
|
|
- кабина для люминесцентной диагностики при кабинете
дерматолога
|
4
|
|
2.
|
Кабинет оториноларинголога, кабинет для аудиометрических
исследований со звукоизолированными кабинами, кабинеты офтальмолога и
офтальмоневролога с темными кабинами
|
18+8
|
|
3.
|
Кабинеты хирурга, травматолога, фтизиатра, онколога,
педиатра
|
15
|
|
4.
|
Логопедический кабинет (для групповых занятий)
|
18
|
|
5.
|
Аллергологический кабинет:
|
|
|
|
- кабинет врача
|
12
|
|
|
- процедурная
|
12
|
|
|
- комната приготовления аллергенов
|
10
|
|
|
- шлюз (между процедурной и комнатой приготовления
аллергенов)
|
2
|
|
6.
|
Стоматологические кабинеты
|
по соответствующему
разделу
|
|
7.
|
Наркологический кабинет:
|
|
|
|
- кабинет врача
|
12
|
|
|
- процедурная индивидуальной условно-рефлекторной терапии
с уборной
|
12+3
|
|
8.
|
Кабинеты врачей других специальностей
|
12
|
|
9.
|
Кабинет экспертизы алкогольного опьянения (с отдельным
входом):
|
|
|
|
- кабинет врача
|
12
|
|
|
- лаборантская
|
16
|
|
|
- ожидальная
|
12
|
|
|
- изолятор при ожидальной
|
6
|
|
|
- комната персонала
|
10
|
|
|
- уборная
|
3
|
|
|
Процедурные, перевязочные, малые
операционные:
|
|
|
10.
|
Процедурная для инъекций, процедурная для внутривенных
вливаний, бронховливаний, парацентеза
|
12
|
|
11.
|
Прочие процедурные
|
18
|
|
12.
|
Кабинет гематрансфузионной терапии
|
16
|
|
13.
|
Перевязочная, гипсовая перевязочная
|
22
|
|
14.
|
Перевязочная офтальмологического,
оториноларингологического профиля
|
18
|
|
15.
|
Комната для хранения гипса и гипсовых бинтов
|
10
|
|
16.
|
Малые операционные:
|
|
|
|
- операционные
общего профиля
|
24
|
|
|
- операционные гинекологические
|
24
|
|
|
- операционные офтальмологические,
оториноларингологические
|
18
|
|
|
- предоперационная
|
8
|
|
|
- кабина (шлюз) для раздевания больных
|
2
|
|
|
- комната отдыха с уборной
|
12+3
|
|
17.
|
Специализированные помещения ожоговых палатных отделений:
|
|
|
|
- ванна-перевязочная с подъемником
|
30
|
|
|
- кабинет гемосорбции (процедурная с подготовительной)
24+15
|
39
|
|
|
- перевязочная с лазерной установкой
|
22
|
|
|
- дезинфекционная
|
12
|
|
|
- комната для размещения установки управляемой среды
|
18
|
|
|
|
|
Примечание: При центральном расположении лечебных помещений при
них следует предусматривать ожидальные. Их площадь следует принимать 1,2 м2
на одного ожидающего; расчетное количество ожидающих следует принимать по табл.
раздела «Амбулаторно-поликлинические учреждения».
3. Кабинеты для групповых
процедур проектируются преимущественно в составе специализированных учреждений:
психиатрических, наркологических, реабилитационных.
Состав и рекомендуемые
площади лечебных кабинетов специализированных учреждений следует принимать по
таблице 2.
Таблица 2
Состав и рекомендуемая
площадь помещений лечебных кабинетов специализированных учреждений
|
№№ п/п
|
Наименование
помещений
|
Площадь, м2
|
|
1.
|
Гипнотарий со шлюзом
|
4 на 1 место, но не менее 24+2
|
|
2.
|
Психотерапевтический кабинет:
|
|
|
|
- кабинет психотерапевта, кабинет индивидуальной терапии
|
12
|
|
|
- лаборантская для психологических исследований
|
20
|
|
|
- архив при лаборантской
|
12
|
|
|
- кабинет групповой психотерапии со шлюзом
|
4 на 1 место, но не менее 24+2
|
|
3.
|
Кабинет групповой условно рефлекторной терапии с уборной
|
9 на 1 место, но не менее 24+3
|
|
4.
|
Кабинет для проведения алкогольно тетурамовых проб
|
6 на 1 место, но не менее 18
|
|
5.
|
Помещения для бытовой реабилитации:
|
|
|
|
макет жилой квартиры с оборудованием и стендами
восстановления бытовых навыков
|
36
|
|
|
кабинет с имитацией входов в общественный транспорт
|
36
|
Примечание.
При специализированных кабинетах для групповых процедур следует предусматривать
ожидальные из расчета 1,2 м2 на 1 место в кабинете, но не менее 10 м2.
4. Гипнотарий следует проектировать в составе
лечебных помещений психиатрических и наркологических учреждений и располагать в
условиях максимальной звукоизоляции (устройство шлюза, размещение в непроходной
зоне, ориентация окон в сторону, свободную от проезда автотранспорта с возможностью
затемнения). Обстановка гипнотария должна быть комфортной.
Оптимальное количество мест
в гипнотарии - около 10.
Продолжительность сеанса гипнотерапии - 1-1,5 часа.
5. Психотерапевтический
кабинет следует предусматривать в составе лечебных помещений психиатрических,
наркологических учреждений, стационарных и поликлинических центрах
восстановительного лечения, крупных многопрофильных больницах - при наличии
штатной должности психотерапевта.
6. Кабинет групповой
психотерапии, как и гипнотарий, размещается в условиях звукоизоляции, с
помещением, рассчитанным на размещение группы больных в 8-12 человек в креслах
и рабочего места психотерапевта с удобным обзором всех больных. Рабочее место
оборудуется магнитофоном, аппаратом для демонстрации слайдов.
Центральная зона помещения
может использоваться для групповых упражнений (проигрывании сценок, бытовых
ситуаций).
Лаборантская для
психологических исследований рассчитывается на работу лаборанта и размещена за
столами 2-3 больных, проходящих обследование. Смежно с лаборантской размещается
архив для хранения результатов обследований,
7. Кабинет групповой
условно-рефлекторной терапии (УРТ) проектируется в составе лечебных помещений
наркологических учреждений и предназначается для проведения метода лечения, связанного
с выработкой рвотного рефлекса на применение алкоголя. Рефлекс вызывается
принятием алкогольных напитков после инъекций медикаментозных средств,
вызывающих рвоту.
Во время проведения
групповых процедур УРТ больные сидят вокруг специального резервуара со смывом,
имеющего сток в систему канализации. Зал следует проектировать с уборной и
несколькими умывальниками (1 на 3-4 больных). В кабинете размещается 1-2
кушетки для больных, нуждающихся в медицинской помощи.
В кабинете следует
устраивать отдельную зону для медицинского персонала. Часть кабинета может быть
декорирована под «бар» для закрепления рвотного рефлекса на соответствующую
обстановку.
Кабинет УРТ для
индивидуальных процедур следует проектировать при кабинетах врачей-наркологов,
смежно-изолированно с кабинетом, а в стационарах - вблизи кабинета для
групповых процедур УРТ.
В помещении следует предусматривать возможность
общего затемнения и освещения стола с алкогольными напитками.
8. Кабинет для проведения
алкогольно-тетурамовых проб предназначен для проведения методики УРТ, связанной
с применением более сильнодействующих медикаментозных средств. В связи с этим,
во время процедур больные размещаются на кушетках. Следует предусматривать
возможность проведения реанимационных мероприятий (оснащение реанимационной
аппаратурой, кислородом).
В кабинетах
УРТ и алкогольно-тетурамовых проб следует предусматривать отделку помещения
влагонепроницаемыми, легко моющимися материалами.
Помещение экспертизы
алкогольного опьянения предназначено для работы бригады, проводящей
круглосуточно экспертизу алкогольного опьянения, в том числе выездные
экспертизы.
Экспертиза алкогольного
опьянения проводится в наркологических диспансерах, больницах. Помещения
экспертизы следует располагать на первом этаже, при этом необходимо
предусматривать отдельный вход с удобным подъемом специального автотранспорта
выездных бригад.
Лаборантская должна
размещаться смежно-изолированно с кабинетом врача.
Изолятор предназначен для
временного пребывания обследуемых, находящихся в состоянии алкогольного
возбуждения.
9. Кабинет бытовой
реабилитации предусматривается в стационарах и поликлинических центрах
восстановительного лечения. Проектируется как макет жилой квартиры с
оборудованием стендами и наборами бытовых предметов. Кабинет предназначен для
занятий групп около 10 человек. Продолжительность занятий - 1 час.
1. Клинико-диагностическая
лаборатория (КДЛ) организуется в составе лечебно-профилактических учреждений на
правах отделения и предназначена для выполнения различных видов лабораторных
исследований в зависимости от мощности и профиля учреждений (общеклинических,
биохимических, иммунологических, микробиологических и др.).
2. КДЛ рекомендуется
размещать в группе лечебно-диагностических подразделений, в удобной связи с
палатными отделениями, приемным отделением, операционным блоком и отделением
анестезиологии и реанимации.
КДЛ должна размещаться в
непроходной зоне. Не следует располагать над и под лабораторией палатные
отделения.
Микробиологическая группа
исследований должна быть изолирована от других групп; поступление в нее
материалов для анализов должно организовываться изолированно с улицы.
3. Площадь и состав
помещений лаборатории следует определять по таблице 3.
Таблица 3.
|
№№ п/п
|
Наименование
помещений
|
Площадь, м2
|
|
Мощность
поликлиники (число посещений в смену)
|
|
Сельск. амбул.
|
до 250
|
251-500
|
601-750
|
751-1200
|
1201-1600
|
|
Вместимость
стационара (число коек)
|
|
До 100
|
101-200
|
201-400
|
401-600
|
601-800
|
801-1000
|
|
1
|
2
|
3
|
4
|
6
|
6
|
7
|
8
|
|
|
Группа помещений взятия проб
|
|
|
|
|
|
|
|
1
|
Помещение приема, регистрации, сортировки проб
|
4
|
6
|
8+6*
|
8+6*
|
10+8*
|
10+10*
|
|
2
|
Ожидальная для посетителей
|
8
|
10
|
15
|
20
|
20
|
20
|
|
3
|
Помещение для взятия проб крови
|
9
|
9
|
12
|
16
|
16
|
16
|
|
4.
|
Операторская (для мини-ЭВМ)
|
-
|
-
|
-
|
10
|
10
|
10
|
|
|
Помещения для проведения исследований
|
|
|
|
|
|
|
|
|
Клинико-гематологнческая
группа
|
|
|
|
|
|
|
|
5.
|
Общеклиническая лаборантская
|
10
|
16
|
16
|
16
|
22
|
22
|
|
6.
|
Гематологическая лаборантская
|
14
|
10
|
16
|
22
|
28
|
34
|
|
7.
|
Цитологическая лаборантская
|
-
|
-
|
-
|
12
|
12
|
12
|
|
8.
|
Микроскопическая
|
-
|
10
|
14
|
14
|
14
|
18
|
|
9,
|
Помещение для окраски мазков
|
-
|
-
|
-
|
8
|
8
|
10
|
|
10.
|
Моечная
|
1
|
-
|
-
|
14+8
|
14+8
|
14+8
|
|
|
Биохимическая группа:
|
|
|
|
|
|
|
|
11.
|
Биохимическая лаборантская
|
-
|
10
|
10
|
16
|
16
|
16
|
|
12.
|
Лаборантская для гормональных исследований
|
-
|
-
|
-
|
18
|
18
|
20
|
|
13.
|
Помещение для работы с пламенным фотометром
|
-
|
-
|
8
|
8
|
16
|
16,
|
|
14.
|
Помещение для работы с автоанализаторами
|
-
|
10
|
15
|
15
|
20
|
20
|
|
15.
|
Лаборантская для коапулологии
|
-
|
-
|
-
|
20
|
20
|
20х2
|
|
16.
|
Моечная
|
-
|
-
|
-
|
14+8
|
14+8
|
14+8
|
|
|
Иммунологическая группа
|
|
|
|
|
|
|
|
17.
|
Лаборантская
|
-
|
-
|
-
|
12
|
12
|
12
|
|
|
Микробиологическая группа
|
|
|
|
|
|
|
|
18.
|
Прием и регистрация анализов
|
-
|
-
|
6
|
6
|
8
|
8
|
|
19.
|
Лаборантская для санитарно-бактериологических исследований
|
-
|
-
|
12х12
|
12х12
|
16х12
|
16х2
|
|
20.
|
Бокс с предбоксом
|
-
|
-
|
8
|
8
|
8х2
|
8х2
|
|
21.
|
Лаборантская для исследования вирусного гепатита
|
-
|
-
|
12
|
12
|
12
|
12
|
|
22.
|
Лаборантская для серологических исследований
|
-
|
-
|
18
|
18
|
20
|
20
|
|
23.
|
Кабинет врача-микробиолога
|
-
|
-
|
-
|
-
|
12
|
12
|
|
24.
|
Автоклавная
|
-
|
-
|
10х2
|
10х2
|
10х2
|
10х2
|
|
25.
|
Моечная
|
-
|
-
|
12+8
|
12+8
|
12+8
|
12+8
|
|
26.
|
Средоварочная
|
-
|
-
|
9
|
9
|
9
|
9
|
|
27.
|
Помещение хранения сред
|
-
|
-
|
4
|
4
|
6
|
6
|
|
28.
|
Душевая
|
-
|
-
|
3
|
3
|
3
|
3
|
|
|
Общие помещения
|
|
|
|
|
|
|
|
29.
|
Центрифужная
|
6
|
12
|
18
|
21
|
27
|
30
|
|
30.
|
Моечная
|
14+8
|
14+8
|
14+8
|
-
|
-
|
-
|
|
31.
|
Весовая
|
-
|
8
|
8
|
12
|
12
|
12
|
|
32.
|
Дистилляционная
|
-
|
-
|
6
|
6
|
8
|
8
|
|
33
|
Материальная:
|
|
|
|
|
|
|
|
|
а) бельевая
|
-
|
-
|
4
|
6
|
6
|
7
|
|
|
б) хранение запасных частей, посуды
|
8
|
12
|
12
|
16
|
16
|
18
|
|
|
в) хранение бланков
|
-
|
-
|
4
|
6
|
6
|
8
|
|
34.
|
Помещения хранения:
|
|
|
|
|
|
|
|
|
а) ядовитых веществ
|
-
|
-
|
-
|
8
|
8
|
8
|
|
|
б) легковоспламеняющихся и горючих жидкостей
|
-
|
-
|
12
|
12
|
12
|
12
|
|
|
в) кислот и щелочей
|
-
|
-
|
4+4
|
4+4
|
4+4
|
4+4
|
|
35.
|
Помещение приготовления реактивов
|
-
|
|
-
|
12
|
12
|
12
|
|
36.
|
Комната контроля качества (для
клинико-гематологической и биохимической группы)
|
-
|
-
|
-
|
12
|
16
|
18
|
|
37.
|
Кабинет заведующего
|
-
|
-
|
10
|
10
|
10
|
10
|
|
38.
|
Гардероб домашней и рабочей одежды
|
0,55 м на 1 работающего
|
|
39.
|
Душевая с кабиной личной гигиены
|
-
|
-
|
3+3
|
3+3
|
3+3
|
3+3
|
|
40.
|
Уборная
|
3
|
3
|
3
|
3
|
3
|
3
|
|
41
|
Кладовая дезинфицирующих средств
|
3
|
3
|
3
|
3
|
3
|
3
|
|
42
|
Комната персонала
|
принимается из расчета, 1 м2 на человека для
60% списочного состава персонале
|
|
43.
|
Кладовая предметов уборки*)
|
4
|
4
|
4
|
4
|
4
|
4
|
*)
Здесь и далее - с трапом, поливочным краном и сушкой.
4. В больницах, имеющих в
своем составе поликлинику, помещение микроскопической увеличивать на 4 м2
на каждое дополнительное рабочее место врача, образующееся за счет штатов
врачей-лаборантов для поликлиники; помещения общеклинической, гематологической,
биохимической лаборантских стационара увеличивать на 6 м2 на каждое,
дополнительное рабочее место лаборанта, образующееся за счет штатов лаборантов
для поликлиники.
Суммарная дополнительная
площадь распределяется по лаборантским пропорционально площади, полагающейся
лаборантским для поликлиники данной мощности. Набор и площади остальных
помещений берутся по графе стационара или поликлиники в зависимости от того,
где данная площадь, больше.
5. Микробиологическая группа
исследований предусматривается только для стационара. При количестве коек до
600, микробиологическая группа предусматривается при наличии специализированных
отделений и при отсутствии централизованной лаборатории.
6. В больницах, имеющих в
своем составе поликлинику, при вестибюле поликлиники свыше 250 пос./смену
предусматривается помещение приема анализов (6 м2). Помещения п.2
и п.3 предусматривать только при поликлинике.
7. Помещение п.17 при наличии ОПК
(отделения переливания крови) предусматривать при стационаре более 400 коек - 2
комнаты по 12 м2, при стационаре на 1000 коек - 3 комнаты по 12 м2.
8. Помещения пп.12, 15,
17, 35,
36 предусматривать в поликлиниках только при
наличии в них ОПК.
9. Площадь помещений пп.5,
6,
11
не должна быть более 36 м2. В лабораториях стационаров с
поликлиническими отделениями общеклинические, гематологические и биохимические
лаборантские площадью более 36 м2 должны быть составлены из
нескольких помещений.
1. Отделения гипербарической
оксигенации предназначены для проведения специального метода лечения кислородом
под повышенным давлением, которое осуществляется в специальных аппаратах -
кислородных барокамерах.
2.
Отделения гипербарической оксигенации предусматриваются в составе
республиканских, областных, краевых, городских, центральных, районных
многопрофильных больниц, детских инфекционных больниц, а также крупных
поликлиник. Они организуются не менее чем на две одноместные барокамеры и не
более чем на 8.
3.
Целесообразна частичная децентрализация отделения с включением помещений для
проведения гипербарической оксигенации в состав отделений анестезиологии-реанимации,
а также детских, акушерских, инфекционных отделений. При этом предусматриваются
только барозалы (мероприятия по подготовке больных к сеансу проводятся в
палатах).
4. Состав и площади основных
помещений отделений следует принимать по таблице 4.
Таблица 4.
Структура и рекомендуемые площади помещений отделения гипербарической
оксигенации
|
№№ п/п
|
Помещения
|
Площадь, м2
|
|
1.
|
Барозалы
|
|
|
|
- на одну 1-местную барокамеру
|
20
|
|
|
- на 2 одноместные барокамеры
|
36
|
|
2.
|
Ожидальная
|
10
|
|
3.
|
Кабины для переодевания больных
|
4х2
|
|
4.
|
Кабинет осмотра и функциональных исследований
|
18
|
|
5.
|
Перевязочная (при обслуживании больных хирургических
отделений)
|
22
|
|
6.
|
Помещения технического обслуживания
|
|
|
|
- комната инженера
|
18
|
|
|
- материальная
|
6
|
|
|
- помещение для хранения и развешивания натронной извести
|
12
|
|
7.
|
Комната отдыха больных
|
4 на одну
барокамеру, но не менее 12
|
|
8.
|
Помещение для хранения портативной барокамеры
|
12
|
|
9.
|
Кабинет заведующего отделением
|
12
|
|
10.
|
Ординаторская
|
4 на 1 барозал, но
не менее 12
|
|
11.
|
Комната старшей медсестры
|
10
|
|
12.
|
Комната персонала
|
4 на 1 барозал, но
не менее 12
|
|
13.
|
Комната сестры-хозяйки
|
10
|
|
14.
|
Кладовая для хранения чистого белья
|
4
|
|
15.
|
Помещение для хранения:
|
|
|
|
- предметов уборки
|
4
|
|
|
- временного хранения грязного белья
|
4
|
|
16.
|
Уборные для больных, уборная и комната личной гигиены
персонала
|
3+3+3
|
5. При проектировании
помещений для баротерапии, следует соблюдать требования, изложенные в ОСТ
42-21-26-88.
6. Отделения гипербарической
оксигенации рекомендуется проектировать на первом этаже; при размещении
отделения, а также отдельных барозалов на других этажах следует предусмотреть
не менее 2-х эвакуационных выходов.
7. При проектировании
барозала площадь помещения может быть изменена с учетом оборудования.
Расстояние от выступающих частей барокамеры до стены должно быть не менее 1 м,
между двумя барокамерами - не менее 1,5 м, между отдельными барокамерами и
другой стационарно установленной аппаратурой - не менее 1 м, эвакуационный путь
- не менее 2 м шириной. При использовании барокамеры «Енисей», предназначенной
для лежачих больных и преимущественно используемой в отделениях анестезиологии
- реанимации, следует учитывать ее длину с выдвижным ложем 5 м.
8. В барозале
устанавливается не более двух одноместных барокамер для взрослых с
комплектующей аппаратурой (пульты управления и др.). В барозалах для детей
допускается размещение 4-х барокамер.
9. При расстановке барокамер
следует исключить возможность попадания прямого солнечного света на остекленные
проемы (рекомендуется ориентация на С, СВ, СЗ, обеспечивать возможность
зашторивания).
10. Хранение натронной извести должно быть устроено
в сухом месте, ее развешивание производится под вытяжным зонтом (для расчета
объема хранения следует учитывать, что натронную известь помещают в барокамеру
в количестве 3-5 кг и заменяют через 20 сеансов).
1. Отделения физиотерапии и
лечебной физической культуры являются структурными подразделениями
лечебно-профилактических учреждений (больниц, поликлиник, диспансеров
акушерских стационаров и женских консультаций). В зависимости от мощности,
структуры, профиля этих учреждений отделения физиотерапии и лечебной
физкультуры могут быть раздельными или объединяться в общее отделение.
2. Отдельные кабинеты
физиотерапии и лечебной физкультуры могут также проектироваться в составе
помещений палатных отделений детских больниц, в отделениях патологии
беременности родильных домов, в палатных отделениях с большой долей больных с
ограниченной возможностью передвижения и достаточно высокой потребностью в
данных видах лечения (неврологических, нейрохирургических, травматологических,
ортопедических, кардиологических), что определяется заданием на проектирование.
Количество процедурных мест
в этих кабинетах должно учитываться при расчете в общем, количестве процедурных
отделений физиотерапии и лечебной физкультуры.
3. Минимальное количество
процедур физиотерапии принимается 0,7 процедуры на 1 койку для стационаров, 0,5
на 1 посещение кабинета врача для поликлиник.
Минимальное количество
процедур массажа, лечебной физкультуры (в том числе физических упражнений в
воде), механотерапии принимается 0,5 процедуры на 1 койку для стационаров, 0,3
на 1 посещение кабинета врача для поликлиник.
Количество процедур может
быть изменено в зависимости от специфики учреждения при соответствующем
обосновании.
Ориентировочно распределение
в процентах по видам лечения см. таблицу 5.
Таблица
5
Ориентировочное распределение количества процедур по
видам лечения (в %)
|
Виды процедур
|
%
|
|
в отделении физиотерапии
|
|
|
электросветолечение
|
40
|
|
светолечение
|
25
|
|
теплолечение
|
10
|
|
водолечение
|
15
|
|
грязелечение
|
10
|
|
в отделении лечебной физкультуры
|
|
|
массаж
|
25
|
|
лечебная физкультура
|
45
|
|
физические упражнения в воде
|
20
|
|
механотерапия
|
10
|
При расчете допускается
перераспределение соотношения между видами процедур, в том числе исключать
отдельные виды лечения, перераспределяя их на другие виды, вводить
дополнительные виды лечения сверх расчета, что обосновывается заданием на
проектирование
3. Распределение количества
процедур в наибольшую смену на один вид оборудования следует принимать по
таблице 6.
Таблица 6
Количество процедур в смену на вид оборудования
|
Лечебные процедуры
|
Ед. изм.
|
Кол-во процедур в
смену на ед. измер.
|
|
Электросветолечение (кроме процедур электросна),
светотеплолечение
|
Кушетка
|
12
|
|
Ингаляционное лечение
|
Место
|
12
|
|
Субаквальные ванны
|
Ванна
|
5
|
|
Контрастные ванны
|
Ванна
|
10
|
|
Остальные ванны
|
Ванна
|
12
|
|
Душевая кафедра
|
Комплект из 4-х душевых
|
25
|
|
Подводный душ-массаж
|
Ванна
|
10
|
|
Укутывание
|
Кушетка
|
6
|
|
Грязелечение
|
Кушетка
|
10
|
|
Массаж
|
Кушетка
|
12
|
|
Физические упражнения в бассейнах
|
1 место
|
5
|
|
Бассейн для горизонтального вытяжения
|
1 место
|
8
|
|
Бассейн для вертикального вытяжения
|
1 место
|
6
|
|
Занятия лечебной физической культурой в залах
|
1 место
|
5
|
7. Расчетное число
посетителей, одновременно находящихся в отделениях, для определения площади
ожидальных и вестибюлей-гардеробных следует принимать по таблице 7.
Таблица 7.
Число посетителей одновременно находящихся в помещениях для определения
площади ожидальных и вестибюлей-гардеробных
|
№№
п/п
|
Помещения,
оборудование
|
Численность
посетителей
|
|
в ожидальной
|
в вестибюле
гардеробе
|
|
1
|
Кабинет врача-физиотерапевта, врача лечебной физической
культуры
|
4
|
5
|
|
2
|
(Кушетка) электросветолечения
|
1
|
2
|
|
3
|
(Кушетка) тепло-, грязелечения, место ингаляционного
лечения. Ванна
|
1
|
3
|
|
4
|
Душевая
|
2
|
6
|
|
5
|
Одно место в зале ЛФК, бассейнах, кабинетах механотерапии
|
1
|
2
|
8. Площадь помещений
отделений физиотерапии и лечебной физкультуры (кроме бассейнов) следует
принимать по таблице 8.
Таблица 8.
Рекомендуемая площадь
помещений отделения физиотерапии и ЛФК
|
№№ п/п
|
Наименование
помещений
|
Площадь, м2
|
|
Отделение физиотерапии, электро- и
светолечение, рефлексотерапия
|
|
|
1.
|
Кабинет (кабинеты) электро- и светолечения дополнительно
предусматривается помещение для обработки прокладок площадью 8 м2,
в т.ч. микроволновой терапии (при экранировке кабины тканью с микро-проводом)
|
6 на одну кушетку,
но не менее 12
|
|
2.
|
Кабинет ультравысокочастотной терапии
|
6 на одну кушетку,
но не менее 12
|
|
3.
|
Помещение для четырехкамерных ванн
|
6 на одну ванну, но
не менее 12
|
|
4.
|
Кабинет лечения электросном (с аппаратной и шлюзом при
входе)
|
6 на одну кушетку,
но не менее 12. 6+2
|
|
5.
|
Кабинет для внутриполостных процедур:
|
|
|
|
а) кабинет для гинекологических процедур (с
гинекологическим креслом)
|
9 на кресло, но не
менее 18
|
|
|
- кабина для раздевания
|
2
|
|
|
б) кабинет для ректальных процедур (с мойкой для
инструментов)
|
6 на одну кушетку,
но не менее 18
|
|
|
- уборная при кабинете
|
3
|
|
|
- кабина для раздевания
|
2
|
|
6
|
Фотарий:
|
|
|
|
- помещение для облучения
|
2 на 1 место, но не
менее 16
|
|
|
- раздевальная
|
10
|
|
|
- пультовая
|
4
|
|
7
|
Кабинет рефлексотерапии: - кабинет врача
|
12
|
|
|
- процедурная.
|
на 1 место, но не
менее 18
|
|
Ингаляционное лечение
|
|
|
8.
|
Кабинет индивидуальных ингаляций (аэрозоли и
электроаэрозоли)
|
4 на одно место, но
не менее 12
|
|
|
- помещение медицинской сестры и стерилизации наконечников
|
8
|
|
|
- компрессорная
|
1,5 на 1
процедурное место, но не менее 4
|
|
9.
|
Кабинет групповых ингаляций (аэрозоли и электроаэрозоли)
|
4 на одно место, но
не менее 24
|
|
|
- пультовая
|
8
|
|
|
- компрессорная
|
4
|
|
10.
|
Кабинет индивидуальной аэроинотерапии
|
4 на одно место, но
не менее 12
|
|
11.
|
Кабинет групповой аэроионотерапии
|
12
|
|
|
- помещение медицинской сестры
|
8
|
|
12.
|
Кабинет кислородной терапии
|
4 на одно место, но
не менее 12
|
|
|
Теплолечение
|
|
|
13.
|
Кабинет теплолечения (при кабинете предусматривается
помещение для подогревания парафина и озокерита площадью в 8м2)
|
6 на одну кушетку,
но не менее 12+8
|
|
|
Водолечение
|
|
|
14.
|
Душевой зал с кафедрой на 4 душевые установки
|
25
|
|
|
раздевальная
|
10
|
|
15.
|
Ванный вал:
|
|
|
|
а) зал с ванными в отдельных кабинах и двумя кабинами для
раздевания по 2 м2 при каждой ванной
|
8+(2х2) на 1 ванну
|
|
|
б) зал с ваннами без кабин (в детских и психических
учреждениях)
|
8 на 1 ванну
|
|
|
раздевальная при зале
|
2 на 1 ванну, но не
менее 6
|
|
16.
|
Комната персонала при ванном зале
|
8
|
|
17.
|
Помещение для подводного душ массажа с кабиной для
раздевания
|
18
|
|
18.
|
Помещение для вихревых, вибрационных ванн с кабиной для
раздевания
|
12
|
|
19.
|
Кабинет укутывания (с комнатой сушки простыней площадью 8
м2)
|
6 на одну кушетку,
но не менее 12+8
|
|
20.
|
Помещение для контрастных ванн с двумя кабинами для
раздевания
|
36
|
|
21.
|
Помещение субаквальной ванны с душевой установкой и
унитазом в стационарах, проктологических отделениях (в остальных случаях,
отдельно от ванного зала)
|
18
|
|
22.
|
Кабинет для кишечных промывания и орошений: (при наличии
гастроэнтерологических, проктологических отделений), помещение для промывания
на кушетке или унитазе с кабиной для раздевания
|
6 на 1 место, но не
менее 12+2
|
|
|
подсобное помещение
|
6
|
|
|
уборная при кабинете для промывания на кушетке
|
3
|
|
23.
|
Помещение с ванной для горизонтального вытяжения
позвоночника с кабиной для раздевания (в стационарах при наличии
ортопедических, неврологических отделений)
|
12
|
|
24.
|
Помещение с ванной для вертикального вытяжения
позвоночника с двумя кабинами для раздевания (при наличии неврологических,
ортопедических отделений)
|
36
|
|
25.
|
Помещение сероводородных ванн:
|
|
|
|
- ванная комната (в изолированном тупиковом отсеке)
|
8 на 1 ванну, но не
менее 12
|
|
|
- шлюз между ванной комнатой и кабиной для (раздевания)
|
2
|
|
|
- кабина для раздевания
|
2
|
|
|
- лаборатория для приготовления раствора
|
10
|
|
|
- кладовая для реактивов
|
4
|
|
26.
|
Помещение радоновых ванн:
|
|
|
|
- ванный зал с ваннами в отдельных кабинах и двумя
кабинами для раздевания по 2 м2 три каждой ванне
|
8+1 (2х2) на 1
ванну
|
|
|
- помещение для хранения и разлива растворов
|
10 на 1 резервуар и
6 - на каждый последующий
|
|
27.
|
Комната для персонала сероводородных и радоновых ванн с
душевой кабиной
|
1,5 на 1 ванну, но
не менее 8
|
|
|
Грязелечение
|
|
|
28.
|
Грязелечебный зал:
|
|
|
|
- кабины на 1 кушетку
|
8 на 1 кушетку, но
не менее 12
|
|
|
- кабины для раздевания (две на 1 кушетку)
|
2
|
|
|
- душевая кабина (на каждую кушетку)
|
8
|
|
29.
|
Помещение для полостных грязевых процедур:
|
|
|
|
а) кабинет для гинекологических процедур
|
14 на 1 кушетку,
свыше 1 площадь увеличивать на6
|
|
|
место для приготовления тампонов
|
4
|
|
|
кабина для вымывания грязи
|
4
|
|
|
душевая кабина
|
3
|
|
|
кабина для раздевания
|
2
|
|
|
б) кабинет ректальных процедур
|
8 на 1 кушетку, но
не менее 12
|
|
|
кабины для раздевания (две на 1 кушетку)
|
2
|
|
|
уборная при кабинете (с ручным душевым шлангом)
|
3
|
|
|
душевая кабина
|
3
|
|
|
место для приготовления тампонов
|
4
|
|
30.
|
Помещение для электрогрязевых процедур
|
По табл. 8 п.28
|
|
31.
|
Грязевая кухня
|
Площадь
определяется расчетом в соответствии со специализацией процедур и видами
грязи
|
|
32.
|
Комната персонала с душевой кабиной
|
2 на 1 кушетку, но
не менее 8
|
|
33.
|
Помещение мойки, сушки простыней, холстов, брезентов
|
18 на 1 кушетку, на
каждую последующую площадь увеличивать на 3
|
|
34.
|
Помещение для хранения и регенерации грязи
|
Площадь помещений и
объема бассейнов определяется по расчету в зависимости от вида грязи, времени
ее регенерации, количества бассейнов
|
|
|
Отделения лечебной физкультуры
|
|
|
35.
|
Кабинет, лечебной физкультуры для индивидуальных занятий
|
12
|
|
36.
|
Зал лечебной физкультуры для групповых занятий (не менее
10 чел.)
|
5 на одно место, но
не менее 50
|
|
|
зал
|
|
|
|
душевые кабины (на 5 человек, но не менее 2)
|
3х2
|
|
|
раздевальная
|
1,3 на одно место
|
|
|
кладовая инвентаря
|
6
|
|
37.
|
Зал для обучения ходьбе (при наличии
ортопедотравматологических, нейрохирургических, неврологических, спинальных
отделений)
|
36
|
|
38.
|
Зал лечебной физкультуры для занятий малых групп (до 4-х
человек)
|
20
|
|
39.
|
Зал для занятий на тренажерах
|
5 на одно место, но
не менее 20
|
|
40.
|
Кабинет механотерапии
|
4 на 1 место, но не
менее 20
|
|
41.
|
Кабинет массажа
|
8 на 1 кушетку, но
не менее 12
|
|
42.
|
Душевая персона па (при количестве массажный кушеток 4 и
более)
|
3
|
|
43.
|
Лечебно плавательные бассейны
|
по таблице 9
|
|
44.
|
Бассейн для обучения плаванию детей до трех лет (в детских
поликлиниках)
|
По нормам
проектирования дошкольных учреждений
|
|
45.
|
Ванны для обучения плаванию детей грудного возраста (в
детских поликлиниках)
|
|
|
|
помещение для двух ванн
|
16
|
|
|
раздевальная на два места с индивидуальными шкафчиками и
пеленальными столами
|
10
|
|
46.
|
Помещение аэротеплолечения (сауна)
|
|
|
|
кабина сухого пара
|
6
|
|
|
помещение отдыха на 4 кушетки с душем и уборной
|
26
|
|
|
Общие помещения отделений
|
|
|
47.
|
Кабинет заведующего отделением
|
12
|
|
48.
|
Кабинет врача
|
10
|
|
49.
|
Кабинет методиста
|
10
|
|
50.
|
Кладовая чистого белья
|
4
|
|
51.
|
Кладовая предметов уборки и грязного белья
|
6
|
|
52.
|
Уборные для больных и персонала
|
3 (количество
определяется по расчету)
|
|
53.
|
Ожидальные
|
1,2 на посетителя
|
|
54.
|
Помещение текущего ремонта аппаратуры
|
18
|
|
55
|
Кладовая переносной аппаратуры
|
12
|
|
56
|
Помещение хранения баллонов с углекислотой
|
10
|
|
57
|
Кабина личной гигиены персонала
|
3
|
|
58
|
Комната отдыха больных*)
|
3,2 на место
|
*)
Количество мест в комнате отдыха больных, следует принимать из расчета 40%
процедурных мест для поликлиник и 20% для стационара
9. Отделения физиотерапии и лечебной физкультуры должны
проектироваться в удобной связи с палатными отделениями; следует учитывать, что
из всех лечебно-диагностических подразделений стационара они посещаются
больными наиболее часто.
В
больницах, имеющих поликлиники, и диспансерах эти отделения, как правило,
должны быть централизованными и размешаться в удобной связи также с
поликлиническим отделением. При проектировании таких отделений следует
обеспечить максимальное разъединение потоков стационарных и поликлинических больных
(рассредоточенные входы, самостоятельные ожидальные или возможность
использования помещений в разные часы). Для поликлиник и поликлинических
отделений стационаров, имеющих детские отделения, рекомендуется проектировать в
составе помещений отделений самостоятельные кабинеты, особенно, электро- и
светолечения (при условиях полной загруженности).
10.
Отделения физиотерапии планировочно подразделяется на «сухую» зону (кабинеты
электро -, свето-, теплолечения) и «влажную» зону (водолечение, грязелечение), что
связано с различными требованиями к уровню влажности, электробезопасности и
отделке помещений.
Помещения для лечения
движением в воде также относятся к «влажной» зоне, рекомендуется их планировать
с помещениями водолечения, как правило, на первом этаже.
11. Помещения «сухой» зоны
отделения физиотерапии могут размещаться на любом этаже, однако, учитывая
организационное единство отделения, следует предусматривать удобную связь обеих
зон (рис.3).
12. Помещения для
грязелечения, сероводородных и радоновых ванн не следует располагать
непосредственно под палатными отделениями.
13. При проектировании
отделений (кабинетов) физиотерапии следует соблюдать указания отраслевого
стандарта ОСТ 42-21-16-86 «Отделения, кабинеты физиотерапии. Общие требования
безопасности». Все металлические предметы и приборы подлежат защитному
заземлению. Металлические конструкции кабин должны быть изолированы от стен и
пола.
Аппараты для проведения
микроволновой терапии с дистанционным расположением излучателей следует
размещать в кабинетах или кабинах, изолированных тканью с микропроводом.
Стационарные аппараты УВЧ
мощностью более 100 вт или 4 и более аппаратов УВЧ мощность менее 100 вт
следует размещать в отдельном помещении, смежном с другими помещениями электро-
и светолечения.
Кабинет для лечения
электросном должен размещаться в условиях звукоизоляции. Рекомендуется
размещать его в непроходной зоне отделения, учитывая необходимость ориентации
окон в наиболее тихую зону участка. Кабинет должен иметь проходную аппаратную
со смотровым окном для наблюдения, выполняющую роль звукозащитного шлюза.
Следует предусматривать свето- и звукозащитные шторы.
Фотарий предназначается для
проведения групповых процедур профилактического облучения ультрафиолетовыми
лучами. Предусматривается в детских лечебно-профилактических учреждениях,
профилакториях и поликлиниках выше 45о сев. широты (ПРК-2) - 16-25 м2.
При фотарии предусматривается раздевальная для больных и пультовая площадью 4 м2,
где организуется рабочее место медицинской сестры. Пультовая должна иметь
застекленное смотровое окно площадью не менее 0,5м2 и звуковую
сигнализацию. Вход в пультовую организуется из процедурной.
Кабинет рефлексотерапии
должен состоять из двух смежно-изолированных помещений - кабинета врача и
процедурной, оборудованной цифрами 4-6 процедурными местами, которые
устраиваются в отдельных кабинетах. Больные размещаются на кушетках и креслах,
следует предусматривать возможность двухстороннего подхода персонала.
14. Теплолечение.
Кабинет теплолечения
предназначен для проведения процедур парафино - и озокеритолечения. При
кабинете должно проектироваться подсобное помещение для подогревания парафина и
озокерита, оборудованное вытяжным шкафом.
Пол кабинета теплолечения
должен быть покрыт линолеумом. В подсобном помещении пол покрывается метлахской
плиткой, стены на высоту 2,5 м глазурованной плиткой.
15. Кабинет для аэрозольной,
электроаэрозольной терапии (ингаляторий).
Стены кабинета должны быть
облицованы на высоту 2 м глазурованной плиткой, пол - покрыт линолеумом.
Компрессор к индивидуальным,
ингаляционным аппаратам может размещаться рядом с ними или в соседнем
помещении. Компрессоры для ингаляционных установок на несколько процедурных
мест должны размещаться в подвальном или полуподвальном этаже.
Контрастные ванны проводят в
двух смежных бассейнах размерами 1,75 на 1,75 и глубиной 1,2 (1,3) метра.
Переход из одного бассейна в другой осуществляется по лестнице между
бассейнами.
Рядом с помещениями для
вытяжения позвоночника следует располагать комнату отдыха, т. к. после этих процедур,
обязателен отдых в горизонтальном положении.
16. Грязелечение.
Грязелечебный зал должен
состоять из отдельных кабин с примыкающими к ним душевыми кабинами и двумя
кабинами для раздевания больных. Вход для больных предусматривается только
через кабины для раздевания и душевые.
Электрогрязевые процедуры
должны проводиться в отдельном изолированном помещении, планировочно включаемом
в состав помещений грязелечения, но устроенном с соблюдением требований к
помещениям электросветолечения.
При общем количестве
процедурных мест грязелечения - 7 и более, процесс транспортировки и подогрева
грязи должен быть механизирован. При меньшем количестве грязь подается в
смежную с залом грязелечения «грязевую кухню», где подогревается в специальных
нагревателях или транспортирующих устройствах.
Ориентировочный расчет
общего объема бассейнов для хранения иловой грязи можно производить по формуле:
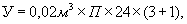 где
где
У - общий объем бассейнов;
0,02 м3 - среднее количество грязи
на 1 процедуру;
П - количество процедур в
день;
24 - число рабочих дней в
месяц;
3+1 - время хранения грязи (в
месяцах, при сроке регенерации иловой грязи - 3 мес.).
Этот объем следует
распределять не менее, чем на 6 бассейнов, которые последовательно загружаются
при регенерации и используются после нее, а также один загрузочный (резервный)
бассейн.
При использовании торфяной
грязи грязехранилище следует рассчитывать только для хранения свежей грязи, т.
к. она практически не регенерирует длительно.
17. Лечебно-плавательный
бассейн, малые бассейны, ванны для физических упражнений в воде.
Размеры зеркала воды
лечебно-плавательных бассейнов принимаются из расчета 6м2 на 1
занимающегося, малых - 5 м2 на 1 занимающегося. Рекомендуемые
габариты зеркала воды и глубины бассейнов, а также минимальные размеры
помещений бассейнов и их площадь принимается по таблице 9.
Таблица
9
Рекомендуемые габариты
зеркала воды, глубины бассейнов, минимальные размеры помещений и площадь
бассейнов
|
№№ п/п
|
Наименование
помещений
|
Площадь помещений,
м2
|
Рекомендуемые
размеры помещений, м
|
Габариты зеркала
воды, м2
|
Глубина м
|
|
1.
|
Лечебно-плавательный бассейн для взрослых на 10 человек
|
189
|
21х9
|
12х5
|
1,2/1,8
|
|
2.
|
Лечебно-плавательный бассейн для взрослых на 7 человек
|
135
|
15х9
|
8,5х5
|
1,2/1,8
|
|
3.
|
Лечебно-плавательный бассейн для взрослых на 5 человек
|
90
|
15х6
|
8,5х3,5
|
1,2/1,8
|
|
4.
|
Лечебно-плавательный бассейн для детей на 10 человек
|
162
|
18х9
|
12х5
|
0,7/1,2
|
|
5.
|
Лечебно-плавательный бассейн для детей на 7 человек
|
135
|
15х9
|
8,5х5
|
0,7/1,2
|
|
6.
|
Лечебно-плавательный бассейн для детей на 5 человек
|
90
|
9х6
|
8,5х3,5
|
0,7/1,2
|
|
7.
|
Малый бассейн для лечения физическими упражнениями в воде
для взрослых
|
54
|
9х6
|
5х4
|
0,8
|
|
8.
|
Малый бассейн для лечения физическими упражнениями в воде
для детей
|
54
|
9х6
|
5х4
|
0,6
|
|
9.
|
Бассейн для сауны
|
36
|
6х6
|
4х3
|
1,6/1,8
|
|
10.
|
Бассейн для обучения ходьбе для взрослых (большой)
|
76
|
12х6
|
10х2
|
0,7
|
|
11.
|
Бассейн для обучения ходьбе взрослых (малый)
|
36
|
6х6
|
4,2х2
|
0,7
|
|
12.
|
Бассейн для обучения ходьбе детей
|
36
|
6х6
|
4,0х1,4
|
0,6
|
|
13.
|
Бассейн для обучения плаванию детей до 3-лет
|
54
|
12х4,5
|
3х7
|
0,6/0,8
|
|
14.
|
Контрастные ванны для взрослых
|
36
|
6х6
|
1,75х1,75х2*
|
1,2
|
|
15.
|
Контрастные ванны для детей
|
54
|
9х6
|
3х2,5
|
1,3
|
|
16.
|
Бассейн для вертикального вытяжения для взрослых для -2-х
больных
|
54
|
9х6
|
3х3,5
|
1,5/2,0**
|
|
17.
|
То же для 1 больного
|
36
|
6х6
|
2х3
|
1,5/2,0**
|
|
18.
|
То же для детей для 2-х больных
|
54
|
9х6
|
3х3,5
|
1,2/1,6**
|
|
19.
|
То же для детей, для 1 больного
|
36
|
6х6
|
2х3
|
1,2/1,6**
|
|
20.
|
Гидрокинезотерапевтические ванны «Лягушка» для взрослых и
детей, (подводный душ-массаж и лечение движением в воде)
|
36
|
6х6
|
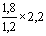
|
0,6
|
|
21.
|
Ванна для подводного душ-массажа
|
36
|
6х6
|
2х1,2
|
0,6
|
|
22.
|
Ванна для горизонтального вытяжения для взрослых
|
36
|
6х6
|
2,2х1,0
|
0,65
|
* Блокируется по 2 ванны.
** - 2 уровня дна.
Дно лечебно-плавательных
бассейнов для групповых занятий проектируется с уклоном по длинной стороне
0,03-0,05. Высота бортика над уровнем воды - 0,3-0,4 м, от уровня пола -
0,8-0,9 м, ширина его - 0,2-0,4 м.
Для входа в ванну бассейна и
выхода из нее следует проектировать лестницу шириной 0,9-1,1 м с перилами с
обеих сторон высотой 0,8 м (для детей - ширина лестницы - 0,85 м, перила - на
уровне 0,7 м), ширина ступени - 0,25-0,3м, высота 0,12-0,14. Перед лестницей
для спуска в бассейн устраивается проходная ножная ванна размерами не менее
1,0х0,6 м, в глубину - 0,1 м.
Вокруг ванны бассейна следует предусматривать обходную
дорожку 1,0-2,5 м по продольным сторонам, 5м - со стороны входа в ванну (с
учетом размещения подъемника, разворота каталки, а также организации рабочего
места дежурного персонала), 3м - с противоположной входу торцовой стороны.
На уровне воды по периметру
бассейна проектируется переливной желоб. Место выпуска воды следует снабжать
трапом или решеткой и уклон в его сторону 0,01-0,015. На высоте 0,95 м от дна
для взрослых, 0,55 - для детей; следует предусматривать поручень из нержавеющей
стали диаметром 25 мм, который крепится в борту бассейна.
1. Помещение для
трудотерапии следует предусматривать в составе учреждений (отделений)
восстановительного лечения, психиатрических, наркологических, противотуберкулезных,
в которых трудотерапия используется как составная часть лечебного процесса.
2. Для проведения
трудотерапии могут предусматриваться:
- помещения, входящие в
состав палатных отделений (в отделениях, где большинство больных не имеет
возможности самостоятельного передвижения, например, в отделениях
восстановительного лечения для больных с повреждениями спинного мозга, или
находится в условиях повышенного надзора, например, в отделениях для больных
наркоманиями);
- отделения трудотерапии,
относящиеся к централизованным лечебным помещениям и предназначенные для работы
больных с более свободным передвижением;
- лечебно-трудовые
мастерские и спеццеха промышленных предприятий, использующие различные виды
промышленного труда.
3. Площадь помещений трудотерапии
палатных отделений и отделений трудотерапии следует принимать по таблице 10.
Таблица 10
Состав и рекомендуемая площадь помещений для трудотерапии
|
№№ п/п
|
Наименование
помещений
|
Площадь, м2
|
|
|
В палатных отделениях
|
|
|
1.
|
Основные помещения трудотерапии
|
4 на 1 место, но не менее 20
|
|
|
- то же для больных, пользующихся вспомогательными
средствами передвижения
|
6 на 1 место, но не менее 24
|
|
2.
|
Материальная
|
12
|
|
|
В отделениях трудотерапии
|
|
|
3.
|
Основные помещения трудотерапии
|
по п. 1 настоящей таблицы
|
|
4.
|
Кладовая для готовой продукции
|
1,5 на 1 место
|
|
5.
|
Кладовые для сырья
|
1,5 на 1 место
|
|
6.
|
Кабинет врача
|
12
|
|
7.
|
Помещение инструкторов трудотерапии
|
4 на 1 сотрудника не менее 10
|
|
8.
|
Бытовые помещения для персонала и больных
|
По заданию на проектирование, в зависимости от характера
работы и планировочного решения
|
4. Площадь и состав
помещений лечебно-трудовых мастерских, спеццехов следует принимать по таблице
11 и уточнения заданием на проектирование в зависимости от количества рабочих
мест и профиля мастерских.
Таблица 11
Состав и рекомендуемая площадь помещений лечебно-трудовых мастерских, спеццехов
|
п/п
№№
|
Наименование
помещения
|
Площадь, м2
|
|
1
|
2
|
3
|
|
1.
|
Рабочие помещения:
|
|
|
|
- в мастерских универсального назначения, сборных, швейных
|
6 на 1 рабочее место
|
|
|
- для машинописных, канцелярских работ
|
4 на 1 рабочее место*) по заданию на проектирование
|
|
|
- для мастерских других профилей
|
|
|
|
- склад сырья
|
не менее 1,5 на 1 рабочее место
|
|
|
- склад готовой продукции
|
не менее 1,5 на 1 рабочее место
|
|
2.
|
Вспомогательные помещения
|
|
|
|
- ремонтно-слесарная мастерская
|
20
|
|
|
- комната инструктора по трудотерапии
|
10 на каждую мастерскую
|
|
|
- помещение ОТК (в спеццехах)
|
не менее 16 на каждую мастерскую
|
|
|
- склад производственных отходов
|
0,5 на 1 рабочее место
|
|
3.
|
Административные помещения**
|
Количество рабочих мест
50 100 150 200
|
|
|
- кабинеты
|
9 18 32 40
|
|
|
- канцелярские помещения
|
16 24 36 36
|
|
4.
|
Бытовые помещения, помещения службы питания и культурного
обслуживания
|
Определяются заданием на проектирование по нормам
проектирования вспомогательных промышленных предприятий
|
|
5.
|
Помещения медицинского контроля: - кабинет врача с
картотекой 12+3
|
16
|
|
|
- процедурная***
|
12
|
|
|
- комната персонала
|
8
|
|
|
- палаты временного пребывания (2 палаты на 1 койку со
шлюзом и уборной)***
|
14х2
|
|
6.
|
Вестибюль-гардеробная
|
0,3 на 1 место
|
|
7.
|
Помещение для уборочного инвентаря с трапом, поливочным
краном и сушкой
|
4 на 100 рабочих мест, но не менее 1 кладовой
|
* При использовании труда лиц, пользующихся вспомогательными
средствами передвижения - 6 на 1 место.
**
Ориентировочно: количество административного и служебного персонала
определяется в зависимости от товарооборота мастерских и спеццехов.
*** При обслуживании амбулаторных больных.
5.
Виды трудотерапии, применяемые в лечебных учреждениях, разнообразны и зависят как
от профиля учреждений, так и от местных условий. Наиболее широко применяются
сборочные швейные картонажные, деревообрабатывающие мастерские. В отделениях
трудотерапии организуются различные виды художественных промыслов, ручного
труда, швейные, ткацкие, переплетные мастерские.
1. Отделения (кабинеты)
функциональной диагностики организуются в многопрофильных и специализированных
больницах, диспансерах, поликлиниках, специализированных
лечебно-диагностических корпусах.
Основными задачами отделения
являются исследования органов и систем человеческого организма с целью
получения необходимых данных для диагностики и лечения.
2. При проектировании
отделений (кабинетов) функциональной диагностики необходимо учитывать влияние
рентгеновской и физиотерапевтической аппаратуры, силовых кабелей,
энергоснабжающих установок, электрощитовых и электрошкафов, машинных отделений
лифтов и линий высоковольтных передач на показания диагностических приборов и
предусматривать мероприятия по экранированию диагностических кабинетов.
Рекомендуется удаление
отделения функциональной диагностики от рентгеновского не менее, чем на 10 м,
физиотерапевтического (электросветолечение) в кирпичном здании не менее, чем на
150 м, а в каркасно-панельном крупноблочном железобетонном здании при одном
силовом стояке - до 150 м, при раздельных стояках -до 30 м.
2. При проектировании
диагностических кабинетов отделения следует учитывать следующие требования:
- кондиционирование (для
создания комфортных условий работы с пациентом);
- устройство электроэкрана с
заземлением (в т. ч. экранирование окон)1;
- повышенные требования к
шумозащите;
- устранение вибрационных
помех;
-
зашторивание.
___________________
1
В случае, если перед окнами проходит линия высоковольтных передач.
3. При проектировании
кабинета термодиагностики необходимо дополнительно предусматривать:
- устройство вытяжного шкафа
в помещении хранения жидкого азота;
- кабины для адаптации
больных в диагностическом кабинете проектировать на высоту 2 м.
4. Набор и площади помещений
отделений (кабинетов) функциональной диагностики следует принимать по таблице
12.
Таблица 12.
Состав и рекомендуемая площадь помещений отделения функциональной
диагностики
|
№№ п/п
|
Кабинеты
|
Мощность
стационара (койки); мощность поликлиники (пос/см)
|
|
до 300
|
300-500
|
свыше 500
|
|
до 200
|
до 400
|
свыше 400
|
|
1
|
2
|
3
|
|
1.
|
Кабинет функциональной диагностики
|
|
|
|
|
|
- кабинет врача
|
12
|
-
|
-
|
|
|
- диагностический кабинет
|
20
|
-
|
-
|
|
|
- кабина для переодевания1) (2х2)
|
4
|
-
|
-
|
|
2.
|
Кабинет поликардиографии, электроэнцефалографии2)
|
|
|
|
|
|
- диагностический кабинет
|
-
|
18
|
18
|
|
|
- экранированная кабина
|
-
|
8
|
8
|
|
|
- кабинет для переодевания1) 2х2)
|
-
|
4
|
4
|
|
3.
|
Кабинет исследований внешнего дыхания и
|
|
|
|
|
|
нагрузочных проб:
|
|
|
|
|
|
- диагностический кабинет
|
-
|
24
|
-
|
|
|
- кабина для переодевания1) (2х2)
|
-
|
4
|
-
|
|
4.
|
Кабинет исследований внешнего дыхания
|
-
|
-
|
20
|
|
5.
|
Кабинет нагрузочных проб: - диагностический кабинет
|
|
|
20
|
|
|
- кабина для переодевания1) (2х2)
|
-
|
-
|
4
|
|
6.
|
Кабинет исследований нарушений регионарного кровообращения
и функциональных исследований желудка
|
|
|
|
|
|
- диагностический кабинет
|
-
|
24
|
-
|
|
|
- кабина для переодевания1)(2х2)
|
-
|
4
|
-
|
|
7.
|
Кабинет исследований нарушений регионарного
кровообращения:
|
|
|
|
|
|
- диагностический кабинет
|
-
|
-
|
18
|
|
|
- кабина для переодевания1) (2х2)
|
-
|
-
|
4
|
|
8.
|
Кабинет функциональных исследований
желудка
|
-
|
-
|
18
|
|
9.
|
Кабинет ультразвуковых исследований: (эхокардиографии,
абдоминальных исследований и т. д)
|
|
|
|
|
|
- диагностический кабинет
|
-
|
18х2
|
18х3
|
|
|
- кабина для переодевания1)
(2х2)
|
-
|
4х2
|
4х3
|
|
10.
|
Кабинет тепловидения:2)
|
|
|
|
|
|
- диагностический кабинет3)
|
-
|
-
|
18-36
|
|
|
- кабина для переодевания и адаптации (2.х.2)
|
-
|
-
|
4
|
|
|
- помещение кондиционера
|
-
|
-
|
6
|
|
|
- фотокомната
|
-
|
-
|
6
|
|
|
- помещение для хранения жидкого азота
|
-
|
-
|
4
|
|
|
- кабинет врача4)
|
-
|
-
|
10
|
|
|
- архив
|
-
|
-
|
6
|
|
11.
|
Кабинет длительного ЭКГ-контроля
|
-
|
-
|
12
|
|
12.
|
Кабинет приема, регистрации и расшифровки ЭКГ по телефону
|
-
|
-
|
12
|
|
13.
|
Кабинет инженера:
|
|
|
|
|
|
- кабинет
|
-
|
-
|
12
|
|
|
- мастерская для текущего ремонта и профилактики
оборудования
|
-
|
-
|
18
|
|
14.
|
Кабинет заведующего отделением
|
-
|
-
|
12
|
|
15.
|
Кабинет врача (ординаторская)4)
|
-
|
10
|
10
|
|
16.
|
Комната старшей медсестры
|
-
|
-
|
10
|
|
17.
|
Помещение для хранения переносной аппаратуры
|
-
|
-
|
12
|
|
18.
|
Ожидальные
|
4,8 м2 на 1 диагностический кабинет
|
|
19.
|
Уборные для посетителей
|
По нормам
|
|
20.
|
Уборные для персонала
|
|
1) Для амбулаторно-поликлинической сети.
2)
Предусматривается в соответствии с заданием на проектирование.
3)
Площадь принимается в зависимости от параметров используемой диагностической
аппаратуры.
4) При наличии в штате отделения (кабинета) более
двух врачей площадь увеличивается на 3,25 м2.
1. Эндоскопические отделения
(кабинеты) организуются в республиканских, краевых, областных, городских
центральных, районных больницах, онкологических диспансерах и городских
поликлиниках.
Основными задачами отделения
являются применение эндоскопических методов в целях ранней диагностики и
лечения заболевании желудочно-кишечного тракта, верхних дыхательных путей и
бронхолегочного аппарата, с гинекологической и урологической патологией.
2. В функциональной
структуре стационара отделение должно быть приближено к палатным отделениям.
При этом в структуре отделения должны быть кабинеты по эндоскопическим
методикам, отвечающим специализации коек данного стационара. При узкой
специализации стационара отделение (кабинеты или кабинет) может проектироваться
в структуре палатных отделений (отделения).
В случае, если больница
работает в системе скорой медицинской помощи, необходимо приблизить
эндоскопическое отделение к приемному.
3. В поликлинике
эндоскопическое отделение, как правило, выполняет функции эндоскопического
центра и имеет в своей структуре полный набор кабинетов и помещений (за исключением
эндоскопической операционной).
4. При проектировании
отделения необходимо учесть, что для проведения ряда эндоскопических
исследований необходим рентгенологический контроль.
5. Эндоскопическое отделение
может проектироваться в структуре отдельно стоящего лечебно-диагностического
корпуса, соединенного с палатными отделениями переходами.
При проектировании отделения
в структуре стационара необходимо предусмотреть возможность транспортировки
больных на каталках, приблизить кабинеты к комнате отдыха больных и лифтовым
холлам.
6. Структуру и площади
помещений эндоскопических отделений (кабинетов) следует принимать по таблице
13.
Таблица 13
Состав и рекомендуемая
площадь помещений эндоскопического отделения
|
№№ п/п
|
Наименование
помещений
|
Площадь м2
|
|
1
|
2
|
3
|
|
1.
|
Кабинет гастроскопии:
|
|
|
|
- кабинет врача
|
10
|
|
|
- процедурная
|
18
|
|
2.
|
Кабинеты ректороманоскопии, колоноокопии, цистоскопии1, гистероскопии:
|
|
|
|
- кабинет врача
|
10
|
|
|
- процедурная со сливом
|
18+2
|
|
|
- кабина для раздевания2
(2х2)
|
4
|
|
3.
|
Кабинет бронхоскопии:
|
|
|
|
- кабинет врача
|
10
|
|
|
- процедурная
|
36
|
|
|
- шлюз при входе в процедурную
|
2
|
|
4.
|
Эндоскопическая операционная3:
|
|
|
|
- операционная
|
36
|
|
|
- предоперационная
|
10
|
|
|
- шлюз при входе в операционную
|
2
|
|
5.
|
Комната отдыха больных
|
4 м2 на 1 койку, но не менее 8
|
|
6.
|
Моечная дезинфекционная эндоскопической аппаратуры4
|
10
|
|
7.
|
Помещение для хранения
|
6
|
|
8.
|
Фотолаборатория
|
10
|
|
9.
|
Кабинет заведующего отделением4
|
12
|
|
10.
|
Архив4
|
6
|
|
11.
|
Комната персонала4
|
10
|
|
12.
|
Помещение для хранения уборочного инвентаря
|
4
|
|
13.
|
Ожидальные
|
4,8 м2 на 1 диагностический кабинет
|
|
14.
|
Эндоскопический кабинет5:
|
|
|
|
- малая операционная
|
22
|
|
|
- предоперационная
|
10
|
1 При наличии специализированных коек данного
профиля.
2 Для амбулаторно-поликлинических больных.
3
Только для стационара.
4 При наличии
в составе отделения не менее 4-х диагностических кабинетов.
5 Предусматривается для оказания срочной
эндоскопической помощи в приемных отделениях больниц скорой помощи.
1. Отделения гемодиализа
(искусственной почки) предназначены для оказания медицинской помощи
стационарным и амбулаторным больным с хронической почечной недостаточностью;
только стационарным больным с острым нарушением функций почек (при острых
отравлениях, тяжелых травмах и т. д.).
2. Отделения для проведения
хронического гемодиализа организуются в составе республиканских, краевых,
областных многопрофильных больниц и обслуживают больных, госпитализированных в
неврологические, терапевтические, урологические отделения. Предусматриваются
отделение палаты из расчета 2 койки на 1 диализное место.
3. Помещение для острого гемодиализа,
в стационарах, рекомендуется проектировать, примыкающим к отделению
анестезиологии-реанимации или в составе этого отделения.
4. При наличии в структуре
крупных больниц скорой медицинской помощи, токсикологических отделений
помещения острого гемодиализа могут входить в их состав.
5. Пропускную способность
отделений следует принимать из расчета 1 больной на диализное место на 1 смену.
6. Состав и площади
помещений отделений острого и хронического гемодиализа следует принимать по
таблице 14.
Таблица 14.
Состав и рекомендуемая площадь помещений отделения гемодиализа
|
№№
|
Наименование
помещений
|
Площадь, м2
|
|
п/п
|
для хронич.
гемодиализа
|
для острого
гемодиализа
|
|
1
|
2
|
3
|
4
|
|
|
Секция диализа
|
|
|
|
1.
|
Диализный зал (не более 3 мест) с постом дежурной
медсестры
|
14 на одно диализное место для взрослых
|
-
|
|
2
|
Операццонная-диализационная на 2 места с предоперационной
для лечения боль-пь1х о сывороч очным гепатитом
|
-
|
26+8для взрослых, 14+8 для детей
|
|
3
|
Палата интенсивной терапии на 2 койки с постом дежурной
медсестры, со сливом и шлюзом
|
-
|
13 на 1 койку со шлюзом, 2 м2
для каждой палаты
|
|
4.
|
Монтажная
|
10
|
10
|
|
5.
|
Моечная
|
10
|
10
|
|
6.
|
Операционная-перевязочная с предоперационной
|
24+8
|
|
|
7.
|
Стерилизационная
|
10
|
10
|
|
8.
|
Растворная-деминерализационная
|
16
|
16
|
|
9.
|
Лаборатория
|
12
|
18
|
|
10.
|
Помещение пламенного фотометра
|
8
|
8
|
|
11.
|
Помещение для центрифугирования
|
6
|
6
|
|
12.
|
Склад солей
|
2 на одно диализное место для
взрослых, 1,5 на одно диализное место для детей, но не менее 10
|
|
13.
|
Кладовая растворов
|
1,5 на одно диализное место, но не менее 10
|
|
14.
|
Кабинет врача
|
4 на каждого врача, но не менее 10
|
|
15.
|
Комната персонала
|
4 на каждую сестру, но не менее 10
|
|
16.
|
Комната дежурного персонала
|
10
|
10
|
|
17.
|
Уборная для персонала
|
3
|
3
|
|
18.
|
Уборная для больных
|
3
|
3
|
|
19.
|
Кладовая для оборудования
|
10
|
10
|
|
|
Помещение для амбулаторных больных
|
|
|
|
20.
|
Вестибюль-гардеробная с санузлом
|
12
|
-
|
|
21.
|
Помещение для переодевания (с разделением по полу)
|
1,5 на место, но не менее 10
|
|
|
22.
|
Помещение для отдыха больных
|
10
|
-
|
|
23.
|
Комната сестры (документация, сбор анализов)
|
10
|
-
|
7. Отделение гемодиализа
должно быть непроходным. Помещения для амбулаторных больных в отделениях для
хронического гемодиализа рекомендуется проектировать в самостоятельной зоне.
8. Моечная монтажная и
растворная-деминерализационная должны быть приближены к диализному залу или
операционной-диализной.
9. Помещение для проведения
гемодиализа в инфекционных больницах (для лечения вирусного гепатита и
осложнений инфекционных заболеваний) следует проектировать смежно с боксами для
больных.
10. Диализный зал предназначен
для проведения диализа и оборудуется функциональными кроватями или креслами и
аппаратами «искусственная почка». Малая операционная предусматривается для
небольших хирургических вмешательств и перевязок.
11. Склад солей
предусматривается для хранения квартального запаса солей (для проведения 1
сеанса гемодиализа требуется приблизительно 3 кг солей для приготовления
требуемого количества раствора).
1. ОПК организуется при
республиканских, краевых, областных, центральных районных и городских больницах
при специализированных больницах, клиниках НИИ и медицинских институтах
(потребностью донорской крови не менее 120 литров в год).
2. ОПК наряду со станциями
переливания крови обязано заготавливать кровь, как для переливания, так и для
переработки ее на компоненты, осуществлять длительное хранение ее при минусовой
температуре, а также осуществлять специализированную трансфузиологическую
помощь - лечение кровью, гемодериватами и кровозаменителями.
ОПК должно удовлетворять
потребность стационара в крови и ее компонентах, обеспечивать запас и хранение
редких групп крови, ее компонентов, а также заготовку плазмы крови методом
плазмафереза.
3. В целях рационального
проектирования ОПК разделены на категории, заготавливающие от 120 до 299 литров
крови в год, от 300 до 599 л и от 600 до 1200 л крови в год. В связи с этим
набор и площадь некоторых помещений ОПК увеличивается в зависимости от градации
мощности.
В зависимости от местных
условий отдельные помещения ОПК могут быть объединены.
4. Размещать ОПК следует в
отдельном крыле здания, в отдалении от инфекционных отделений и вспомогательных
служб, таких как кухня, прачечная, котельная.
5. Состав и рекомендуемая
площадь помещений ОПК определяются данными таблицы 15.
Таблица 15
Состав и рекомендуемая
площадь помещений ОПК
|
№№
п/п
|
Наименование
помещения
|
Площадь, м2
|
|
кол-во крови в год
в литрах
|
|
120-299
|
300-599
|
600-1200
|
|
1
|
2
|
3
|
4
|
5
|
|
1.
|
Вестибюль-гардеробная*)
|
-
|
16
|
20
|
|
|
Помещения медицинского
освидетельствования доноров
|
|
|
|
|
2.
|
Регистратура с картотекой доноров и взятие предварительных
анализов крови
|
-
|
-
|
9
|
|
3.
|
Помещение для предварительных анализов крови
|
9
|
9
|
12
|
|
4.
|
Помещение для иммунизации доноров и определения титра
антител
|
-
|
-
|
10
|
|
5.
|
Кабинет врача-терапевта
|
-
|
-
|
10
|
|
6.
|
Кабинет заведующего отделением - врача хирурга
|
12
|
12
|
12
|
|
7.
|
Помещение для приема пищи с мойкой
|
12
|
12
|
16
|
|
8.
|
Холл-ожидальная для доноров
|
12
|
16
|
20
|
|
9.
|
Уборная для доноров (мужская и женская)
|
3+3
|
3+3
|
3+3
|
|
|
Операционный блок
|
|
|
|
|
10.
|
Операционная на 2 донорских места со шлюзом и отсеком для
оказания медицинской помощи донорам
|
16+3+6
|
16+3+6
|
16+316
|
|
11
|
Предоперационная для персонала с местом для маркировки
флаконов
|
10
|
10
|
14
|
|
12.
|
Операционная для плазмафереза на 2 донорских места
|
-
|
-
|
24
|
|
13.
|
Центрифужная
|
-
|
-
|
10
|
|
14.
|
Бокс с предбоксом для отделения плазмы крови
|
-
|
-
|
10+4
|
|
15.
|
Помещение отдыха доноров после кроводачи
|
10
|
10
|
12
|
|
|
Помещения апробации крови**)
|
|
|
|
|
16.
|
Помещение определения групповой и резус принадлежности
крови доноров
|
-
|
15
|
15
|
|
17.
|
Помещение для апробации сыворотки крови на маркеры
инфекционности
|
-
|
15
|
15
|
|
18.
|
Помещение для переодевания персонала
|
-
|
8
|
8
|
|
19.
|
Помещение для серодиагностики сифилиса и определения
маркеров вирусного гепатита «В» и билирубина
|
-
|
12+3
|
15+3
|
|
20.
|
Помещение для определения образцов сыворотки крови на
антитела к вирусу СПИД со шлюзом
|
-
|
16+4
|
16+4
|
|
21.
|
Стерилизационная для обеззараживания забракованной крови
|
-
|
18
|
18
|
|
|
Группа помещений функционального
обеспечения
|
|
|
|
|
22.
|
Растворная ***
|
-
|
-
|
12
|
|
23.
|
Дистилляционная
|
-
|
-
|
16
|
|
24.
|
Монтажная
***
|
-
|
8
|
12
|
|
25.
|
Материальная
****
|
-
|
6
|
8
|
|
|
Экспедиция
|
|
|
|
|
26.
|
Помещение для хранения и выдачи крови с
электрохолодильниками на +40 С и одним низкотемпературным
|
18
|
18
|
18
|
|
27.
|
Помещение для хранения кровезаменителей
|
6
|
6
|
10
|
|
28.
|
Помещение для хранения клеток крови в замороженном
состоянии
|
-
|
-
|
20
|
|
|
Служебные и бытовые помещения отделения
|
|
|
|
|
29.
|
Помещение персонала со шкафчиками для рабочей и домашней
одежды (с душевой и кабиной личной гигиены)
|
0,55 м2
на один шкаф, 3+3
|
|
30.
|
Помещение для хранения чистого белья
|
4
|
4
|
4
|
|
31.
|
Помещение для хранения грязного белья и предметов уборки, дезсредств
с поливочными кранами, трапом и сушкой
|
6
|
6
|
6
|
|
32.
|
Комната для старшей и операционной медицинских сестер
|
10
|
12
|
12
|
|
33.
|
Комната персонала
|
10
|
10
|
12
|
|
34.
|
Уборная для персонала с комнатой личной гигиены
|
3+3
|
3+3
|
3+3
|
|
35.
|
Душевая для персонала
|
3
|
3
|
3
|
*) В случае отдельно стоящего здания.
**)
эти помещения должны быть, если нет КДЛ.
***) - площадь по сравнению с нормалями (нормали основных
планировочных элементов жилых и общественных зданий, отделения переливания
крови НП 6.1.1.2-82 Москва 1982 г. Утверждены М3 СССР 19.02.62 г.,
Госгражданстроем: приказ № 109 от 19.04.82 г. (увеличена в соответствии с
новыми требованиями).
****) - площадь по сравнению с нормалями (1982 г.)
увеличена в соответствии с новыми требованиями.
6. Помещение долгосрочного
хранения клеток крови может быть при ОПК, заготавливающих не менее 600-1200 л
крови в год. Хранение преимущественно эритроцитов и криореципитата
осуществляется в низкотемпературных холодильниках с температурой - 800С.
Один холодильник должен быть запасной.
1. Радиологические отделения
разрешается размещать в городах и других населенных пунктах при условии
выполнения требований «Основных санитарных правил работы с радиоактивными
веществами и другими источниками ионизирующих излучений» в отношении
планировки, защиты и оборудования. Использование помещений в жилых зданиях и
детских учреждениях для работ с радиоактивными веществами запрещается.
2. Радиологические
отделения, в зависимости от назначения, характера используемых радиоактивных
веществ и других источников ионизирующих излучений, а также требований защиты
делятся на следующие группы:
- помещения для лечебного
применения закрытых источников излучения;
- помещения для лечебного
применения открытых источников излучения;
- помещения для дистанционной
лучевой терапии;
- помещения (лаборатории)
радиоизотопной диагностики.
Таблица 16.
Рекомендуемый состав и площади помещений радиологического отделения
|
№№ п/п
|
Наименование
помещений
|
Площадь м2
|
|
1
|
2
|
3
|
|
|
Блок дистанционной лучевой терапии
|
|
|
1.
|
Кабинет мегавольтной терапии:
|
|
|
|
процедурная
|
определяется габаритами оборудования и техническими
требованиями к ее размещению
|
|
|
комната управления
|
15, при применении барокамеры площадь увеличивается на 10
м2
|
|
|
агрегатная (генераторная)
|
35
|
|
|
помещение технического регулирования
|
18
|
|
|
.кабина для раздевания
|
1,2х2
|
|
|
гипертермическая
|
24
|
|
|
помещение для подготовки больных
|
|
|
|
к облучению в барокамере
|
16
|
|
|
комната врача (смотровая)
|
10
|
|
|
помещение для запасных частей и принадлежностей
|
10
|
|
2.
|
Кабинет дистанционной гамма-терапии:
|
|
|
|
процедурная для статического облучения
|
36
|
|
|
процедурная для подвижного облучения
|
45
|
|
|
комната управления
|
15
|
|
|
кабины для раздевания
|
1,2х2
|
|
|
комната врача (смотровая)
|
10
|
|
3.
|
Кабинет дальнедистанционной рентгенотерапии:
|
|
|
|
процедурная
|
24
|
|
|
комната управления
|
16
|
|
|
кабины для раздевания
|
1,2х2
|
|
|
комната врача (смотровая)
|
10
|
|
4.
|
Кабинет короткодистанционной и контактной
|
|
|
|
рентгенотерапии:
|
|
|
|
процедурная
|
20
|
|
|
комната управления
|
15
|
|
|
кабины для раздевания
|
1,2х2
|
|
|
комната врача (смотровая)
|
10
|
|
5.
|
Помещение приема и временного хранения транспортного
контейнера источников излучения
|
6 на один контейнер, но не менее 10
|
|
6.
|
Кабинет для внутриполостной аппаратурной гамма терапии:
|
|
|
|
процедурная для облучения
|
24
|
|
|
то же, при установке ренттенотопометрического аппарата
|
34
|
|
|
комната управления
|
15
|
|
|
процедурная (перевязочная) для введения эндостатов
|
24
|
|
|
то же, при установке рентгенотопометрического аппарата
|
34
|
|
|
процедурная (перевязочная) для извлечения эндостатов
|
18
|
|
|
моечная стерилизационная
|
10
|
|
|
кабины для раздевания
|
1,2х2
|
|
|
ксеролаборатория
|
10
|
|
|
фотолаборатория
|
10
|
|
|
комната врача
|
10, при 2-х и более процедурных для внутриполостной гамма
терапии площадь увеличив на 4 м2 на каждую процедур сверх одной
|
|
7.
|
Кабинет планирования лучевой терапии:
|
|
|
|
процедурная на 1 рабочее место
|
34
|
|
|
процедурная на 2 рабочих места
|
45
|
|
|
комната управления
|
15
|
|
|
комната приготовления бария
|
4
|
|
|
уборная
|
3
|
|
|
фотолаборатория
|
10
|
|
|
ксеролаборатория
|
10
|
|
|
комната врача
|
10
|
|
8.
|
Перевязочная
|
22
|
|
9.
|
Помещение для изготовления формирующих устройств,
фантомов, болюсов, матриц и др.
|
30
|
|
|
Блок внутриполостной и контактной лучевой
терапии закрытыми источниками излучения при ручном введении
|
|
|
10.
|
Помещение приема и временного хранения контейнеров источников
излучения
|
10
|
|
11.
|
Хранилище радиоактивных закрытых источников
|
10
|
|
12.
|
Манипуляционная
|
20
|
|
13
|
Процедурная (перевязочная) для введения источников
|
24
|
|
14.
|
То же, при установке рентгенотопометрического аппарата
|
34
|
|
15.
|
Комната управления рентгенотопометрическим аппаратом
|
10
|
|
16.
|
Процедурная (перевязочная) для извлечения источников
|
18
|
|
17.
|
Операционная для радиохирургии
|
36
|
|
18.
|
Предоперационная
|
15
|
|
19.
|
Стерилизационная
|
10
|
|
20.
|
Радиологическая палата на 1 койку со шлюзом и уборной
|
15
|
|
21.
|
Радиологическая палата на 2 койки со шлюзом и уборной
|
25
|
|
22.
|
Помещение (пост) дежурной медицинской сестры
|
10
|
|
23.
|
Комната врача (ординаторская)
|
10
|
|
|
|
на каждого врача сверх одного площадь увеличивается на 4м2
|
|
24.
|
Буфетная
|
14
|
|
25.
|
Клизменная
|
8
|
|
26.
|
Комната личной гигиены больных
|
3
|
|
27.
|
Ванная
|
10
|
|
28.
|
Помещение мытья и стерилизации суден, горшков, мытья и
сушки клеенок
|
8
|
|
29.
|
Кладовая предметов уборки
|
4
|
|
30.
|
Помещение сортировки и временного хранения грязного белья
|
4
|
|
31.
|
Кладовая чистого белья
|
4
|
|
32.
|
Процедурная (общего назначения)
|
12
|
|
|
Блок лучевой терапии открытыми
источниками излучения
|
|
|
33.
|
Помещение для приема, распаковки источников и временного
хранения транспортных упаковок
|
10
|
|
34.
|
Хранилище радиоактивных открытых источников
|
10
|
|
35.
|
Фасовочная
|
18
|
|
36.
|
Моечная
|
12
|
|
37.
|
Санитарно-радиационный шлюз при входе в хранилище,
фасовочную и моечную
|
8
|
|
38.
|
Процедурная для внутривенного и перорального введения
открытых источников излучения
|
20
|
|
39.
|
Процедурная для внутривенного или перорального введения
открытых источников излучения
|
16
|
|
40.
|
Операционная для радиохирургии
|
36
|
|
41.
|
Предоперационная
|
15
|
|
42.
|
Стерилизационная
|
10
|
|
43.
|
Радиометрическая
|
12
|
|
44.
|
Радиологическая палата на 1 койку со шлюзом и уборной
|
15
|
|
45.
|
То же, на 2 койки
|
25
|
|
46.
|
Помещение (пост) дежурной медицинской сестры
|
10
|
|
47.
|
Комната врача
|
10, на каждого врача сверх одного площадь увеличивается на
4 м2
|
|
48.
|
Буфетная (со шлюзом)
|
18
|
|
49.
|
Клизменная
|
8
|
|
50.
|
Комната личной гигиены больных
|
3
|
|
51.
|
Ванная
|
10
|
|
52.
|
Помещение с дозиметрическим контролем для дезактивации и
мытья суден
|
10
|
|
53.
|
Кладовая предметов уборки и средств ликвидации
радиоактивных загрязнений
|
4+6
|
|
54.
|
Кладовая чистого белья
|
4
|
|
55.
|
Помещение временного хранения? белья, загрязненного
радиоактивными, веществами
|
8
|
|
56.
|
Помещение временного хранения подлежащих исследованию
радиоактивных выделений больных
|
8
|
|
57.
|
.Помещение временного хранения твердых радиоактивных
отходов
|
6
|
|
58.
|
Помещение для выдержки жидких радиоактивных отходов (при
отсутствии спецканализации)
|
8
|
|
59.
|
Санитарной пропускник персонала с гардеробом домашней и
рабочей одежды, душевой, с постом дозиметрического контроля и комнатой личной
гигиены (мужской и женский)
|
1,5м2 на одного человека, но не менее 12 м2
для мужчин и 15 м2 для женщин
|
|
60
|
Материальная
|
10
|
|
61.
|
Санитарный пропускник для больных с постом
дозиметрического контроля
|
12
|
|
62.
|
Комната персонала
|
10
|
|
|
Общие положения блоков радиологического
отделения
|
|
|
63.
|
Ожидальная
|
4,8 на каждый
кабинет, но не менее 10
|
|
64.
|
Вестибюль-гардеробная для больных, пользующихся
амбулаторным лечением
|
Согласно таблице в соответствующем разделе
|
|
65.
|
Уборные для больных и персонала
|
3
|
|
66.
|
Кабинет заведующего
|
12
|
|
67.
|
Комната старшей сестры
|
10
|
|
68.
|
Комната сестры-хозяйки
|
10
|
|
69.
|
Комната клинической дозиметрии
|
10
|
|
70.
|
Комната дозиметрического контроля с фотолабораторией
|
10+6
|
|
71.
|
Комната медицинского персонала
|
10, на каждого инженера сверх 2 площадь увеличивается на 4
м2
|
|
72.
|
Комната инженерного персонала
|
|
|
73.
|
Комната личной гигиены персонала
|
3
|
|
74.
|
Мастерская настройки и мелкого ремонта оборудования
|
12
|
|
75.
|
Зал ЭВМ
|
36
|
|
76.
|
Гардеробная уличной, домашней и рабочей одежды
(предусматривается для отдельно стоящего здания)
|
По табл. с учетом площади, указанной в п. 59 настоящей
таблицы
|
Примечание:
1. Площадь кабинетов мегавольтной терапии, гамма терапии и зала ЭВМ
может быть изменена в зависимости от состава и габаритных размеров
оборудования.
Рекомендуемый состав и
площадь помещений лаборатория радиоизотопной диагностики
Таблица
17.
|
№№ п/п
|
Наименование
помещения
|
Площадь м2
|
|
1
|
2
|
8
|
|
|
Блок радиоизотопного обеспечения
|
|
|
1.
|
Помещение для приема радиофармацевтических препаратов
|
10
|
|
2.
|
Хранилище радиофармацевтических препаратов
|
10
|
|
3.
|
Фасовочная радиофармацевтических препаратов
|
18
|
|
4.
|
Моечная
|
12
|
|
5.
|
Санитарно-радиационный шлюз блока радиоизотопного
обеспечения
|
8
|
|
6.
|
Кладовая радиоактивных отходов
|
8
|
|
|
Блок радиодиагностических исследований
«ИН ВИВО»
|
|
|
7.
|
Процедурная для внутривенного введения
радиофармацевтических препаратов с генератором короткодействующих изотопов
|
20
|
|
8
|
Процедурная для перорального введения радио фармацевтических
препаратов
|
12
|
|
9.
|
Процедурная сцинографии (с гамма камерой)
|
18
|
|
10.
|
Пультовая сцинографии
|
10
|
|
11.
|
Помещение для ЭВМ
|
24
|
|
12.
|
Фотолаборатория
|
6
|
|
13.
|
Кабинет сканирования
|
26
|
|
14.
|
Кабинеты радиометрии (радиоциркулографии,
ренографии, радиокардиографии и др.)
|
18
|
|
15.
|
Помещение для радиометрии биосред
|
10
|
|
16.
|
Смотровая
|
10
|
|
17.
|
Ожидальная
|
4,8 на каждый диагностический кабинет, но не менее 10
|
|
|
Блок радиодиагностических исследований
«ИН ВИТРО»
|
|
|
18.
|
Радиохимическая
|
18, на каждое рабочее место сверх 2 площадь следует
увеличивать на 6 м2
|
|
19.
|
Радиометрическая
|
12, при наличии 2 и более автоматических счетчиков на
каждый счетчик сверх 1 площадь следует увеличивать на 6 м2
|
|
20.
|
Центрифужная
|
8
|
|
21.
|
Хранилище криогенная
|
10, при наличии 3 и более низкотемпературных шкафов на
каждый шкаф сверх 2 площадь следует увеличивать на 4 м2
|
|
22.
|
Моечная
|
12
|
|
23.
|
Лаборантская
|
10
|
|
24.
|
Процедурная для взятия проб крови
|
12
|
|
25.
|
Ожидальная
|
по п.
19 настоящего приложения
|
|
26.
|
Кабинет врача
|
10
|
|
|
Общие помещения лаборатории
радиоизотопной диагностики
|
|
|
27.
|
Комната врачебного персонала
|
10, на каждого врача, сверх 2 площадь следует увеличивать
на 4 м2
|
|
28.
|
Кабинет заведующего
|
12
|
|
29.
|
Уборные для больных и персонала
|
3
|
|
30.
|
Комната, старшей медицинской сестры с материальной
|
12
|
|
31.
|
Комната инженерно-технического персонала с мастерской
ремонта и настройки оборудования
|
24
|
|
32.
|
Комната предметов уборки (для рабочих общих помещений)
|
8+8
|
|
33.
|
Кладовая запасных частей и расходных материалов
|
10
|
|
34.
|
Кабина личной гигиены персонала
|
3
|
|
35.
|
Комната персонала
|
10, но не менее-3,25 на 1 человека
|
Примечания:
1. Заданием
(программой) на проектирование допускается предусматривать отдельные помещения
генераторной площадью 10 м2 и процедурной для внутривенного введения
радиофармацевтических препаратов площадью 18 м2.
2. Количество помещений, указанных в п.п. 13, 14
определяется
заданием (программой) на
проектирование.
14. Радиологические отделения
(отделения лучевой терапии) следует размещать в отдельном здании или
изолированной, как правило, одноэтажной части лечебно-профилактического
учреждения.
15. Количество коек в палате
при лечении радиоактивными источниками ионизирующих излучений должно быть не
более двух.
16. Хранилище закрытых
радиоактивных источников предусматривается, если при одновременном их хранении
общая активность превышает 200 мг-экв-радия.
17. Для приема радиоактивных
источников ионизирующих излучений и удаления, выдержанных до установленного,
уровня активности радиоактивных отходов необходимо предусматривать отдельный
наружный выход.
18. Вход в процедурные
кабинетов дистанционной лучевой терапии, рентгенотерапии и внутриполостной
аппаратурной гама-терапии должен быть через комнаты управления.
19. Для радиологических
отделений, где используются закрытые радиоактивные источники ионизирующих
излучений, особые санитарно-защитные зоны не устанавливаются.
20. Требования к устройству
водопровода и хозяйственно-фекальной канализации регламентируется «Санитарными
нормами проектирования промышленных предприятий». В помещениях, где проводятся
работы с открытыми источниками, обязательно наличие горячего водоснабжения.
21. Специальная канализация
с очистными сооружениями устраивается при ежедневном количестве жидких отходов
200л и более, с удельной активностью, превышающей установленные нормами
величины. В зависимости от технологии очистки при проектировании необходимо
предусматривать соответствующие помещения.
22. Твердые и жидкие
радиоактивные отходы, содержащие короткоживущие изотопы с периодом полураспада
не свыше 15 дней, выдерживаются в течение времени, обеспечивающего снижение
активности до допустимых величин, после чего твердые радиоактивные отходы
удаляются с обычным мусором, а жидкие - в канализацию с оформлением
соответствующего акта.
23. Лаборатории
радиоизотопной диагностики не должны размещаться в жилых зданиях и детских
учреждениях.
24. Помещения для
непосредственного проведения радиологических исследований должны иметь защиту
со стороны смежно-расположенных помещений, в которых имеются источники
ионизирующих излучений (расчетная мощность дозы - 0,03 мбэр-ч).
25. Входы в лабораторию
радиоизотопной диагностики для больных стационара и поликлинического отделения
должны быть раздельными. Лаборатория радиоизотопной диагностики не должна быть
проходной.
26. При приеме радиоактивных
источников и удаления, выдержанных до установленного уровня активности
радиоактивных отходов необходимо предусматривать отдельный наружный вход.
27. Блок радиодиагностических
исследований «ИН ВИТРО» с помещениями радиоизотопного обеспечения может
предусматриваться вне лаборатории радиоизотопной диагностики
28. Процедурная с
генератором короткоживущих изотопов должна быть приближена к. помещению для
гамма камеры.
29. Помещения, где
используются открытые радиоактивные источники с диагностической целью по
активности на рабочем месте, как правило, относятся к помещениям для III класса
работ, за исключением помещений, предназначенных для хранения радиоактивных
веществ и их фасовки, которые устраиваются по II классу. По II классу
устраиваются также помещения, в которых применяются методики, требующие
повышенной активности радиофармацевтических препаратов (в соответствии с
исходными данными на проектирование и санитарными правилами).
30. Требования к помещениям,
где ведутся работы II класса, полностью совпадают с изложенными выше
требованиями к помещениям, в которых применяются открытые источники с лечебной
целью. Эти помещения изолируются от остальных помещений с помощью саншлюза.
31. Помещения для работы III
класса, предназначенные непосредственно для диагностических исследований, во
избежание получения искаженных данных, вызванных влиянием посторонних
радиоактивных источников на радиометрическую аппаратуру, должны быть максимально
удалены от помещений, где хранятся радиоактивные вещества (хранилище) и где
ведутся работы с ними в количествах, превышающих минимальную значимую
активность (не требующую регистрации в санитарных органах). В помещениях для
работ III класса должна предусматриваться приточно-вытяжная вентиляция с
4-кратным воздухообменом при вытяжке и 3-кратным - по притоку. Помещения для
каждого из классов работ необходимо сосредотачивать в одной части здания
32. Применение мягкой мебели
во всех помещениях для работы с открытыми радиоактивными источниками не
допускается.
1. Рентгеновское отделение
предназначено для проведения медицинских рентгенологических исследований
больных.
2 Размещение рентгеновских
отделений (кабинетов) в жилых зданиях и детских учреждениях (яслях, детских
садах, школах) запрещается. Допускается функционирование существующих отделений
(кабинетов) в поликлиниках, встроенных в жилые дома, если смежные по вертикали
и горизонтали помещение не являются жилыми. В отдельных случаях, по
согласованию с органами санитарно-эпидемиологической службы, допускается
размещение рентгеновских отделений (кабинетов) в отдельной пристройке к жилому
зданию.
3. Состав и площади
помещений рентгеновского отделения представлены в таблице 18.
Таблица 18.
Состав и рекомендуемые площади помещений рентгеновского отделения
|
№№ п/п
|
Наименование
помещения
|
Площадь, м2
|
|
1
|
2
|
3
|
|
1.
|
Рентгенодиагностические кабинеты для общих исследований:
|
|
|
|
- процедурная с поворотным столом-штативом и стойкой
снимков, телеуправляемым штативом
|
34
|
|
|
- процедурная с поворотным столом-штативом, столом,
стойкой и штативом снимков
|
45
|
|
|
- то же с усилителем рентгеновского изображения
|
48
|
|
|
- процедурная со столом снимков, штативом снимков и
стойкой снимков
|
34
|
|
|
- то же с рентгенокимографом
|
34
|
|
|
- комната управления
|
10, при размещении дополнит. функциональных,
програмирующих и вычислит. устройств и приборов площадь следует увеличивать в
зависимости от габарит. размеров
|
|
|
- кабинет врача
|
10, при 2 и более рентгено-диагностичес. процедурных,
площадь следует увеличивать на 4 м2 на каждую процедурную сверх
одной
|
|
|
- уборная для пациентов (только в кабинетах для
исследования желудочно-кишечного тракта)
|
3
|
|
|
- фотолаборатория при одном кабинете
|
10
|
|
|
- то же, при двух кабинетах
|
12
|
|
|
- ксеролаборатория при одном кабинете
|
10
|
|
|
- ксеролаборатория при двух кабинетах
|
12
|
|
2.
|
Рентгенофлюорографичеокий кабинет:
|
|
|
|
- процедурная
|
20
|
|
|
- раздевальная (в кабинете для массовых обследований)
|
15
|
|
|
- ожидальная (в кабинете для массовых обследований)
|
15
|
|
|
- фотолаборатория
|
6
|
|
3.
|
Рентгенотомографический кабинет:
|
|
|
|
- процедурная
|
34
|
|
|
- комната управления
|
10
|
|
|
- фотолаборатория
|
10
|
|
4.
|
Рентгеностоматологический кабинет:
|
|
|
|
- процедурная с дентальным аппаратом
|
12
|
|
|
- процедурная с дентальным аппаратом и панорамным
томографом
|
20
|
|
|
- комната управления (допускается объединять с
процедурной)
|
6
|
|
|
- фотолаборатория
|
6
|
|
5
|
Рентгеномаммографический кабинет:
|
|
|
|
- процедурная
|
10
|
|
|
- фотолаборатория или ксеролаборатория
|
10
|
|
|
- комната врача
|
10
|
|
6.
|
Рентгеноурологический кабинет:
|
|
|
|
- процедурная (со сливом)
|
34
|
|
|
- комната управления
|
10*)
|
|
|
- комната управления
|
10*)
|
|
|
- фотолаборатория
|
10
|
|
|
- комната врача
|
по пункту 1
наст. таблицы
|
|
7.
|
Рептгенобронхологический кабинет:
|
|
|
|
- процедурная (рентгенооперационная)
|
45
|
|
|
- комната управления
|
10*)
|
|
|
- наркозная
|
15
|
|
|
- фотолаборатория
|
10
|
|
|
- комната врача
|
10
|
|
8
|
Кабинет артерио- и венографии:
|
|
|
|
- процедурная (рентгенооперационная)
|
34
|
|
|
- комната управления
|
10*)
|
|
|
- фотолаборатория
|
10
|
|
|
- комната врача
|
по
пункту 1 наст. таблицы
|
|
|
- предоперационная
|
15
|
|
9.
|
Кабинет вычислительной (компьютерной) томографии:
|
|
|
|
- процедурная
|
34
|
|
|
- комната управления
|
20
|
|
|
- генераторная
|
15
|
|
|
- просмотровая
|
10
|
|
|
- компьютерная
|
18
|
|
|
- фотолаборатория
|
16
|
|
|
|
(при наличии системы прямого получения изображения) - из
двух помещений
|
|
|
- комната врача
|
10
|
|
|
- подготовительная (инъекционная)
|
12
|
|
10.
|
Рентгеноангиографический кабинет:
|
|
|
|
- рентгенооперационная
|
48
|
|
|
- комната управления
|
25
|
|
|
- предоперационная
|
15
|
|
|
- стерилизационная
|
10
|
|
|
- комната временного пребывания больных после исследования
|
12
|
|
|
*) См. пояснение к комн. упр. по п. 1 наст. табл.
|
|
|
|
- фотолаборатория
|
10
|
|
|
- комната врача и просмотра снимков
|
15
|
|
|
Общие помещения рентгеновского отделения:
|
|
|
11.
|
Кабина для приготовления бария
|
4
|
|
12.
|
Кабинет заведующего (при двух и более рентгеновских
кабинетах)
|
12
|
|
13.
|
Комната просмотра снимков (при четырех и более
рентгеновских кабинетах)
|
15
|
|
14.
|
Комната персонала
|
3,25 на одного чел., но не менее 8
|
|
15.
|
Ожидальная
|
4,8 на один кабинет, но не менее 10
|
|
16.
|
Материальная
|
10
|
|
17.
|
Кладовая запасных частей
|
8, при количестве аппаратов больше 2 следует увеличивать
на 2 м2 на каждый аппарат
|
|
18.
|
Кладовая предметов уборки
|
4
|
|
19.
|
Помещение временного хранения рентгеновской пленки (не
более 100 кг)
|
8
|
|
20.
|
Комната личной гигиены персонала
|
3
|
|
21.
|
Уборные для персонала и больных
|
3 на одну кабину
|
Примечание.
Площадь процедурных рентгеновских
кабинетов мотет быть увеличена в зависимости от состава и габаритных размеров
оборудования.
4. Рентгенодиагностические
кабинеты стационара и поликлинического отделения следует объединять в одно
отделение, за исключением кабинетов инфекционных, туберкулезных и акушерских
отделений. Допускается предусматривать отдельные рентгенодиагностические
кабинеты в приемных отделениях больниц на 400 коек и более и детских больниц на
300 коек и более, а также в поликлинических отделениях на 720 посещений в смену
и более. Входы в рентгеновские отделения для больных стационара и
поликлинического отделения должны быть раздельными. Рентгеновское отделение не
должно быть проходным.
5. Количество
рентгенодиагностических кабинетов для общих исследований в стационарах
республиканских, краевых и областных больниц следует предусматривать из расчета
1 кабинет на 200 коек, в прочих больницах - на 250 коек (но не менее одного), в
поликлинических отделениях - в соответствии с заданием на проектирование, но не
более одного кабинета на 400 посещений в наибольшую смену (без учета
рентгенофлюорографического кабинета).
6. Допускается
предусматривать дополнительный рентгеновский кабинет в стационарах и
поликлинических отделениях при наличии в их составе
травматолого-ортопедического (травматологического) кабинета (отделения).
7. В процедурной
рентгенодиагностического кабинета для общих исследований допускается
дополнительно устанавливать малогабаритный рентгеновский аппарат с напряжением
до 60 кв. для снимков зубов и маммографии.
8. Отделение должно быть
расположено в больничном комплексе таким образом, чтобы оно могло сообщаться с
лечебными отделениями и поликлиникой кратчайшими путями. При этом оно не должно
быть проходным и должно иметь отдельные входы для стационарных и амбулаторных
больных, желательно с разных сторон.
9. Рентгеновское отделение
целесообразно размещать на одном из этажей лечебно-диагностического корпуса, на
стыке стационара и поликлиники.
10. Окна процедурных
рентгеновских кабинетов целесообразно ориентировать таким образом, чтобы они
были в стороне от основных пешеходных путей, корпусов больниц и жилых зданий.
11. В рентгенодиагностических
кабинетах допускается предусматривать только искусственное освещение.
12. Процедурные
рентгеновских кабинетов не допускается размещать над палатами для детей и
беременных,
Не следует размещать
рентгеновские кабинеты под помещениями (душевые, уборные и т. д), откуда
возможно протекание воды через перекрытие.
13. В составе кабинета для
общих исследований обязательными являются процедурная, комната управления и
фотолаборатория. Ксеролаборатория, кабина для приготовления бария, уборная для
больных предусматриваются в зависимости от профиля и структуры РО.
Фотолаборатория должна быть общей для 2 кабинетов или предусматривается при
одном кабинете. При этом вход в фотолабораторию следует предусматривать
непосредственно из комнаты управления или из комнаты управления через
ксеролабораторию.
1. Централизованные
стерилизационные (ЦС) представляют собой комплекс взаимосвязанных помещений со
специальным оборудованием, где осуществляется стерилизация операционного белья
и перевязочных материалов, хирургических инструментов и изделий из резины.
Стерилизация осуществляется
в автоклавах, кипятильниках, сухожаровых шкафах, а также современными методами
стерилизации (газовым, лучевым и др.).
2. При разработке
технологических процессов и планировочных схем ЦС необходимо соблюдать принцип
поточности и разделения всех помещений на зоны: нестерильную и стерильную. К
стерильной зоне относятся: стерильная половина стерилизационной, склад
стерильных материалов, экспедиция. Все остальные помещения относятся к
нестерильной зоне. Вход в помещение стерильной зоны допускается только через
санпропускник.
3. Центральное
стерилизационное отделение на территории больничного комплекса размещается с
учетом удобных связей с потребителями стерильных материалов и инструментария, в
первую очередь, с операционным блоком, потребляющим 60-70% общего количества
материалов.
Наиболее предпочтительное
расположение ЦС в главном корпусе в удобной связи с общебольничными
коммуникациями.
4. Основные помещения ЦС
следует располагать на одном этаже с учетом организации двух потоков обработки
материалов, подлежащих стерилизации:
- обработки белья и
перевязочных материалов;
- обработки хирургических
инструментов, шприцев, игл, и т. п.
Обработка перчаток должна
производиться в изолированном непроходном помещении. Планировочным решением
необходимо исключить возможность пересечения грузопотоков.
5. Набор и площади помещений
ЦС зависят от типа учреждения и его мощности. Площадь помещений ЦС
амбулаторно-поликлинических учреждений, мощностью до 500 посещений в смену
рекомендуется принимать по таблице 19.
Таблица
19.
Площадь помещений ЦС
амбулаторно-поликлинических учреждений мощностью менее 500 посещений в смену
|
№ п/п
|
Помещения ЦС
|
Площадь, м2
|
|
Мощность
амбулаторно-поликлинического учреждения, пос/см,
|
|
100
|
150
|
200
|
250
|
300
|
450
|
|
1.
|
Помещение приема и подготовки инструментов и материалов
|
9
|
9
|
9
|
9
|
9
|
12
|
|
2.
|
Моечная
|
10
|
10
|
10
|
10
|
10
|
10
|
|
3
|
Стерилизационная
|
12
|
12
|
15
|
15
|
18
|
18
|
|
4.
|
Помещение хранения и выдачи материалов
|
9
|
9
|
9
|
9
|
9
|
12
|
6. Площадь помещений ЦС для
амбулаторно-поликлинических учреждений большей мощности, чем указанная в
таблице 19, рекомендуется
принимать по таблице 22.
7. Набор и площади
межбольничных стерилизационных предприятий определяются заданием на
проектирование.
СОСТАВ И РЕКОМЕНДУЕМАЯ
ПЛОЩАДЬ ПОМЕЩЕНИЙ ЦЕНТРАЛЬНОЙ СТЕРИЛИЗАЦИОННОЙ ДЛЯ ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКИХ
УЧРЕЖДЕНИЙ РАЗНОЙ МОЩНОСТИ
|
№ п\п
|
Помещения
|
Площадь, м2
|
|
Больницы (койки)
|
Родильные дома
(койки)
|
Поликлиники
(пос/смену)
|
|
До 120
|
120
|
180
|
240
|
300
|
360
|
480
|
540
|
до 100
|
100
|
150
|
200
|
250
|
300
|
500
|
750
|
1200
|
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
10
|
11
|
12
|
13
|
14
|
15
|
16
|
17
|
18
|
19
|
|
1.
|
Приема и хранения нестерильных материалов, белья,
хирургических инструментов, шприцев игл, катетеров
|
|
8
|
8
|
12
|
12
|
16
|
18
|
24
|
12
|
12
|
16
|
20
|
20
|
24
|
8
|
12
|
16
|
|
2.
|
Разборки, мытья и сушки хирургических инструментов,
шприцев, игл, катетеров
|
12
|
10
|
10
|
26
|
26
|
34
|
34
|
46
|
10
|
26
|
26
|
34
|
34
|
46
|
10
|
16
|
20
|
|
3.
|
Ремонта и заточки хирургических инструментов
|
-
|
-
|
-
|
6
|
6
|
8
|
8
|
10
|
6
|
6
|
8
|
8
|
8
|
8
|
-
|
-
|
-
|
|
4.
|
Изготовления, укладки перевязочных материалов и упаковки
белья
|
-
|
-
|
-
|
12
|
18
|
24
|
28
|
40
|
18
|
18
|
28
|
28
|
40
|
52
|
12
|
18
|
24
|
|
5.
|
Обработки резиновых перчаток
|
6
|
6
|
6
|
6
|
8
|
8
|
10
|
10
|
8
|
8
|
8
|
12
|
12
|
12
|
6
|
6
|
8
|
|
6.
|
Контроля, комплектации и упаковки хирургических
инструментов, шприцев, игл, катетеров
|
8
|
8
|
8
|
10
|
10
|
12
|
12
|
12
|
8
|
8
|
8
|
12
|
12
|
12
|
8
|
8
|
10
|
|
7.
|
Кладовая упаковочных материалов
|
4
|
4
|
4
|
6
|
6
|
12
|
12
|
15
|
4
|
6
|
6
|
12
|
12
|
15
|
4
|
4
|
6
|
|
8.
|
Стеризационная *) (из стерильной и не
стерильной половин)
|
15
|
15
|
20
|
20
|
28
|
28
|
40
|
40
|
10
|
20
|
26
|
34
|
34
|
46
|
24
|
28
|
28
|
|
9.
|
Оклад стерильных материалов
|
12
|
15
|
18
|
18
|
21
|
21
|
24
|
28
|
18
|
18
|
21
|
24
|
28
|
42
|
15
|
18
|
21
|
|
10.
|
Экспедиционная
|
-
|
-
|
6
|
6
|
9
|
9
|
12
|
12
|
6
|
6
|
6
|
12
|
12
|
12
|
6
|
6
|
6
|
|
11.
|
Кабинет заведующего
|
-
|
-
|
-
|
-
|
-
|
-
|
10
|
10
|
-
|
-
|
-
|
-
|
-
|
10
|
-
|
-
|
10
|
|
12.
|
Комната старшей медицинской сестры
|
-
|
10
|
10
|
10
|
10
|
10
|
10
|
10
|
-
|
-
|
10
|
10
|
10
|
10
|
-
|
-
|
10
|
|
13.
|
Санитарный пропускник
|
3
|
3
|
6
|
6
|
6х2
|
6х2
|
6х2
|
6х2
|
6
|
6
|
6
|
6х2
|
6х2
|
6х2
|
3
|
3
|
3
|
|
14.
|
Кладовая предметов уборки
|
2+2
|
2+2
|
2+2
|
2+2
|
2+2
|
2+2
|
2+2
|
2+2
|
2+2
|
2+2
|
2+2
|
2+2
|
2+2
|
2+2
|
2+2
|
2+2
|
2+2
|
|
15.
|
Уборная
|
3 на один унитаз
(со шлюзом и умывальником)
|
|
16.
|
Комната личной гигиены
|
-
|
-
|
-
|
5
|
5
|
5
|
5
|
5
|
-
|
-
|
-
|
5
|
5
|
5
|
-
|
-
|
5
|
|
17.
|
Комната персонала
|
-
|
-
|
-
|
9
|
9
|
9
|
12
|
12
|
9
|
9
|
9
|
12
|
12
|
12
|
-
|
9
|
9
|
*)
уточняется расстановкой оборудования
1. Патологоанатомическое
отделение (ПАО) централизованное патологоанатомическое отделение) - структурное
подразделение лечебно-профилактического учреждения; организуется в составе
многопрофильных больниц, в том числе детских, инфекционных, психиатрических,
онкологических больниц и диспансеров.
2. Мощность отделений
определяется числом вскрытий и исследований биопсийного и операционного
материалов в соответствии с нормативами на момент проектирования. Количество
вскрытий и особенно биопсийных исследований в ПАО многопрофильных больниц в
расчете на 1 койку сильно колеблется и зависит от профиля отделения.
Количество вскрытий
ориентировочно принимается для отделений различного профиля по таблице 20.
Таблица 20.
Ориентировочно число вскрытий в отделении разного профиля
|
№ п/п
|
Наименование
отделения
|
Расчетное
количество вскрытий на 1 койку в год
|
|
1
|
2
|
3
|
|
1.
|
Терапевтическое
|
0,8
|
|
2.
|
Сердечно-сосудистое
|
0,4
|
|
3.
|
Гастроэнтерологическое
|
0,2
|
|
4.
|
Урологическое
|
0,5
|
|
5.
|
Гинекологическое
|
0,02
|
|
6
|
Хирургия общая
|
0,7
|
|
7.
|
Хирургия грудная
|
0,3
|
|
8.
|
Хирургия гнойная
|
1,0
|
|
9.
|
Травматологическое
|
0,4
|
|
10.
|
Нейрохирургическое
|
0,6
|
|
11
|
Онкологическое
|
0,3
|
|
12.
|
Неврологическое
|
1,7
|
|
13
|
Отделение реанимации
|
11,9
|
|
14.
|
Эндокринологическое
|
0,2
|
|
15.
|
Кардиологическое
|
1,2
|
|
16.
|
Лор-отделение
|
0,1
|
|
17.
|
Неврологическое (с гемодиализом)
|
0,7
|
|
18.
|
Пульмонологическое
|
0,4
|
|
19.
|
Инфекционное
|
0,2
|
3. Количество вскрытий в
смену на одном столе равно 1-2.
По данным практики среднее
статистическое количество биопсий в расчете на 1 койку в год равно
приблизительно 8-10.
4. Площадь помещений ПАО
рассчитывается на количество врачей- патологоанатомов.
По приказу Минздрава СССР от
23.10.81 № 1095 на 1 должность патологоанатома приходится:
- 200 вскрытий умерших
старше 15 лет;
- 160 вскрытий детей до 15
лет или мертворожденных;
- 4000 биопсий и
оперативного материала, счет количества врачей определяется исходя их структуры
палатных отделений с учетом количества биопсий и вскрытий.
5. Для проведения вскрытий
трупов умерших детей, новорожденных и мертворожденных, исследований биопсийного и операционного материала при детских
больницах создаются патологоанатомические отделения (централизованные), которые
по набору помещений, методике работы, аналогичны ПАО для взрослых.
6. Основную часть работы
судебно-медицинской экспертизы (СМЭ) составляют экспертизы трупов. В целях
более оперативного и качественного проведения экспертиз в указанных отделениях
дополнительно организуются судебно-химические, судебно-биологические и
судебно-гистологические лаборатории.
7. В соответствии с видами
работ выполняемых в ПАО больниц, а также функциональными и гигиеническими
признаками, все помещения ПАО можно разбить на группы:
-
административно-хозяйственную;
- лабораторную;
- секционную;
- инфекционную;
- ритуальную.
8. Состав и площади
помещений патологоанатомических отделений многопрофильных больниц в зависимости
от числа врачебных должностей представлены в таблице 21.
Таблица 21
Состав и рекомендуемая площадь помещений
патологоанатомических отделений
|
№
п/п
|
Помещения
|
Площадь м2
|
|
Кол-во должностей
врачей патологоанатомов
|
|
1
|
2
|
5
|
10
|
15
|
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
|
|
Административно-хозяйственная группа
|
|
|
|
|
|
|
1.
|
Гардеробная с душевой кабиной и комнатой личной гигиены
|
12
|
16
|
28
|
42
|
54
|
|
2.
|
Канцелярия
|
6
|
9
|
12
|
12
|
12
|
|
3,
|
Кабинет заведующего
|
12
|
12
|
12
|
12
|
12
|
|
4.
|
Кабинет врача-патологоанатома
|
-
|
14
|
14х2
|
14х2
|
14х4
|
|
5.
|
Кабинеты на 2 врача-патологоанатома
|
-
|
-
|
14
|
14х2
|
14х2
|
|
6.
|
Диктофонная
|
-
|
-
|
12
|
16
|
20
|
|
7.
|
Комната машинописи,
|
-
|
-
|
12
|
12
|
12
|
|
8:
|
Помещение для занятий с персоналом
|
-
|
-
|
20
|
40
|
50
|
|
9.
|
Музей для хранения демонстрационного материала
|
-
|
-
|
30
|
40
|
50
|
|
10.
|
Препараторская при музее
|
-
|
-
|
10
|
10
|
10
|
|
11.
|
Архив медицинской документации
|
6
|
6
|
9
|
10
|
12
|
|
12.
|
Комната для хранения чистого белья
|
3
|
3
|
6
|
9
|
12
|
|
13.
|
Комната персонала
|
8
|
8
|
12
|
18
|
20
|
|
14.
|
Уборная для персонала
|
3
|
3
|
3х2
|
3х3
|
3х4
|
|
15.
|
Комната личной гигиены
|
5
|
5
|
5
|
5
|
5
|
|
16.
|
Помещение для хранения предметов уборки
|
2
|
2
|
2
|
2х2
|
2х2
|
|
17.
|
Комната для санитаров
|
-
|
-
|
8
|
10
|
14
|
|
18.
|
Справочная-регистратура
|
-
|
-
|
8
|
8
|
8
|
|
19.
|
Кладовая хозяйственного инвентаря
|
8
|
8
|
10
|
12
|
14
|
|
|
Лабораторная группа
|
|
|
|
|
|
|
20.
|
Комната для приема и регистрации биопсийного материала
|
-
|
-
|
6
|
8
|
10
|
|
21.
|
Лаборатория гистологических исследований:
|
|
|
|
|
|
|
|
а) аутопсийного материла
|
-
|
-
|
14х2
|
14+28
|
14х2+28
|
|
|
б) биопсийного материала
|
14
|
14
|
14х2
|
14х2+28
|
14х3+28
|
|
22.
|
Комната старшего лаборанта
|
-
|
-
|
12
|
12
|
12
|
|
23.
|
Фотолаборатория с проявочной
|
-
|
10+10
|
10+10
|
10+10
|
10+10
|
|
24.
|
Моечная фотолабораторной посуды
|
6
|
8
|
12
|
14
|
18
|
|
25.
|
Кладовая реактивов
|
6
|
6
|
12
|
14
|
18
|
|
26.
|
Кладовая ядов и летучих веществ
|
6
|
6
|
6
|
6
|
6
|
|
27.
|
Комната для микротомов
|
-
|
-
|
6
|
8
|
10
|
|
28.
|
Дистилляционная
|
-
|
-
|
-
|
6
|
6
|
|
29.
|
Помещение для люминесцентных исследований
|
-
|
-
|
6
|
6
|
6
|
|
30.
|
Комната для заточки микротомных ножей
|
4
|
4
|
4
|
4
|
4
|
|
|
Секционная группа
|
|
|
|
|
|
|
31.
|
Помещение приема трупов
|
6
|
6
|
8
|
8
|
10
|
|
32.
|
Помещение для хранения трупов:
|
|
|
|
|
|
|
|
а) невскрытых
|
6
|
8
|
10
|
16
|
20
|
|
|
б) вскрытых
|
6
|
8
|
10
|
20
|
30
|
|
|
в) трупов, поступающих на хранение
|
6
|
6
|
10
|
20
|
30
|
|
33.
|
Помещение для холодильной установки
|
6
|
6
|
6х2
|
6х3
|
6х3
|
|
34
|
Секционная на 1 стол с передвижным рентгеновским аппаратом
|
-
|
-
|
-
|
25
|
25
|
|
35.
|
Секционная на 1 стол
|
20
|
-
|
20
|
-
|
20
|
|
36.
|
Секционная на 2 стола
|
-
|
40
|
40
|
40х2
|
40х2
|
|
37
|
Предсекционная (при секционных.)
|
10
|
10
|
12
|
12х2
|
12х2
|
|
38.
|
Архив для хранения:
|
|
|
|
|
|
|
|
а) влажного аутопсийного материала
|
6
|
6
|
8
|
10
|
12
|
|
|
б) влажного биопсийного материала
|
8
|
8
|
8
|
10
|
12
|
|
|
в) микропрепаратов
|
6
|
10
|
12
|
16
|
20
|
|
|
г) блоков биопсии
|
-
|
-
|
8
|
10
|
12
|
|
39.
|
Кладовая грязного белья
|
6
|
8
|
10
|
12
|
18
|
|
40.
|
Фиксационная
|
6
|
8
|
10
|
12
|
18
|
|
41.
|
Гардеробная с душевой кабиной для мл. мед. персонала
|
0,55 на 1 двойной
шкаф, 2,5 на душевую кабину
|
|
42.
|
Комната для одевания трупов
|
10
|
12
|
16
|
18
|
20
|
|
43.
|
Кладовая похоронных принадлежностей
|
6
|
6
|
8
|
8
|
8
|
|
|
Инфекционная группа (в крупных
инфекционных больницах или в многопрофильных больницах) с инфекционным
корпусом
|
|
|
|
|
|
|
44.
|
Помещение для хранения защитной одежды и обуви
|
-
|
4
|
4
|
4
|
4
|
|
45.
|
Секционная на 1 стол
|
-
|
20
|
20
|
20
|
20
|
|
46.
|
Предсекционная
|
-
|
10
|
10
|
10
|
10
|
|
47.
|
Помещение для одевания трупов, обработки и подготовки к
захоронению
|
-
|
10
|
10
|
10
|
10
|
|
48.
|
Помещение дли хранения трупов с холодильной установкой
|
12+6
|
12+6
|
12+6
|
12+6
|
12+6
|
|
49.
|
Санитарный пропускник для персонала
|
|
|
|
|
|
|
|
Ритуальная группа
|
|
|
|
|
|
|
50.
|
Вестибюль для посетителей
|
24
|
24
|
24
|
24
|
24
|
|
51.
|
Уборная при вестибюле для посетителей
|
3+3
|
3+3
|
3+3
|
3+3
|
3+3
|
|
52.
|
Траурный зал с магнитофоном
|
50+4
|
50+4
|
50+4
|
50+4
|
50+4
|
Примечание:
1. Помещения
инфекционной группы должны быть изолированы и иметь отдельный вход снаружи.
2. При отсутствии в составе больницы патологоанатомического отделения
необходимо предусматривать помещение хранения трупов с холодильной установкой
площадью 12 м2 и помещение для вскрытия трупов площадью 25 м2,
размещаемых в подвале.
9. Отделения
судебно-медицинской экспертизы (СМЭ) танатологические отделения,
предназначенные для экспертизы трупов, должны иметь две основные группы
помещения:
- секционную,
- судебно-гистологическую
лабораторию.
Судебно-химическая и
судебно-биологическая лаборатории предусматриваются только в наиболее крупных
отделениям (на 3-4 эксперта).
Отделение ПАО и СМЭ могут
иметь общими помещениями инфекционной группы.
Состав и площади помещений
танатологического отделения (СМЭ) представлен таблицей 23.
10. Количество кабинетов
врачей патологоанатомов предусматривается из расчета 1 кабинет на 1-2 врача.
Таблица 23.
Состав и рекомендуемая площадь
танатологических отделений (СМЭ)
|
№ п/п
|
Помещения
|
Площадь м2
|
|
Отделения СМЭ с
1-2 должностями экспертов
|
Отделения
судебномедиц. экспертизы с 3-4 долж. экспертов
|
|
1
|
2
|
3
|
4
|
|
|
Административно-хозяйственная группа
|
|
|
|
1.
|
Вестибюль-гардеробная для персонала и посетителей при
регистратуре с ожидальной для посетителей
|
24
|
24
|
|
2.
|
Уборная для посетителей (3+3)
|
6
|
6
|
|
3.
|
Архив
|
14
|
10+6
|
|
4.
|
Регистратура
|
10
|
10
|
|
5.
|
Кабинет заведующего танатологическим отделом
|
12
|
12
|
|
6.
|
Кабинет эксперта
|
10/10х12
|
10х3/10х4
|
|
7.
|
Музей для хранения демонстрационного материала
|
20
|
20
|
|
8.
|
Помещение для занятий с персоналом с библиотекой (из
расчета на 40 человек)
|
50
|
50
|
|
9.
|
Уборная для персонала (3+3)
|
6
|
6
|
|
10.
|
Гардеробная для домашней и рабочей одежды с закрытой
душевой кабиной для ср. медперсонала с разделением по полу
|
8х2
|
10х2
|
|
11.
|
Хранение предметов уборки (2+2)
|
4
|
4
|
|
12.
|
Комната для хранения чистого белья
|
8
|
8
|
|
13.
|
Помещение младшего медперсонала
|
8
|
10х2
|
|
14.
|
Помещение среднего медперсонала
|
8
|
10+12
|
|
15.
|
Помещение дежурного персонала
|
8
|
8
|
|
|
Секционная группа
|
|
|
|
16.
|
Помещение приема трупов
|
10
|
10
|
|
17.
|
Помещение для хранения трупов с холодильной установкой
|
12+6
|
18+6
|
|
18.
|
Секционная
|
20(40)
|
40(40+20)
|
|
19.
|
Предсекционная
|
10(12)
|
12(12+10)
|
|
20.
|
Фиксационная
|
8
|
12
|
|
21.
|
Помещение для вскрытия. инфицированных трупов
|
совместно с ПАО
|
|
22.
|
Помещение для хранения частей трупов
|
-
|
9
|
|
23.
|
Гардеробная для домашней и рабочей одежды с душевой
кабиной для младшего персонала с разделением по полу
|
8х2
|
10х2
|
|
|
Лабораторный блок
|
|
|
|
24.
|
Судебно-химическая лаборатория:
|
|
|
|
|
- аппаратная
|
-
|
14
|
|
|
- аналитическая
|
-
|
14
|
|
25.
|
Судебно-биологическая лаборатория
|
|
|
|
|
- кабинет судебно-биологических исследований
|
-
|
18
|
|
|
- лаборантская
|
-
|
12
|
|
26.
|
Судебно-гистологическая лаборатория
|
|
|
|
|
- лаборантская
|
18
|
18
|
|
|
- .кабинет врача-гистолога
|
12
|
12
|
|
27.
|
Моечная лабораторной посуды
|
6
|
18
|
|
28.
|
Фотолаборатория с проявочной
|
10+10
|
10+10
|
|
29.
|
Помещение для отбора и хранения вещественных доказательств
и ценностей
|
12
|
18
|
|
30.
|
Материальный склад/хим. реактивы, формалин, посуда
|
6
|
12
|
|
31.
|
Кладовая ядов и летучих веществ
|
6
|
6
|
|
32.
|
Архив для хранения гистологического материала, блоков и
препаратов
|
12
|
12
|
|
33.
|
Дистилляционная
|
6
|
6
|
|
34.
|
Комната заточки микротомных ножей
|
6
|
6
|
|
|
Ритуальная группа
|
|
|
|
35.
|
Помещение для одевания и выдачи трупов
|
10
|
10
|
|
36.
|
Траурный зал с магнитофоном
|
совместно с ПАО
|
В работу отделения
включаются:
- проведение текущей
дезинфекции;
- дезинфекция одежды и
белья, больных; а также мягкого инвентаря;
- периодическое
обеззараживание палат и отделений;
- дезинфекция транспорта,
используемого для перевозки больных или предметов, подлежащих обеззараживанию;
- организация и
осуществление профилактических, дезинфекционных работ (дезинфекция,
дезинсекция, дератизация).
Дезинфекционное отделение,
осуществляющее указанную работу, является обязательным структурным элементом
больницы независимо от наличия прачечной в больнице.
2. Все помещения
дезинфекционного отделения должны быть разделены на две зоны - «грязную», где
ведутся работы с инфицированными вещами, и «чистую», где работают с дезинфицированными
вещами и иметь два самостоятельных входа - один для персонала и выдачи
дезинфицированных вещей, другой - для приема инфицированных вещей.
3. Дезинфекционное отделение
по своему функциональному назначению относится к группе вспомогательных служб,
для которых отведена хозяйственная зона территории больницы.
В этой зоне отделение может
размещаться либо в отдельно стоящем здании, либо совместно с другими
вспомогательными службами (прачечной, гаражом, котельной, пищеблоком) в
хозяйственном корпусе на 1 этаже.
В акушерских корпусах
допускается размещать дезинфекционные отделения в цокольном этаже, пол которого
расположен ниже планировочной отметки тротуара или отмостки не более чем на 1,2
м обслуживаемого лечебно-профилактического учреждения.
4. Площадь помещений
дезотделения рекомендуется принимать по таблице 24.
Таблица 24.
Состав и рекомендуемая площадь помещений дезинфекционных отделений
стационара разной мощности
|
№
п/п
|
|
Площадь, м2
|
|
Вместимость
стационара (койки)
|
|
До 120
|
120-180
|
240-300
|
360-420
|
480-540
|
|
1.
|
Прием и сортировка вещей
|
5
|
8
|
8
|
10
|
12
|
|
2.
|
Выдача вещей
|
5
|
5
|
6
|
5
|
10
|
|
3.
|
Кладовая инфицированных вещей
|
-
|
-
|
4
|
4
|
6
|
|
4.
|
Кладовая дезинфицированных вещей
|
|
-
|
5
|
6
|
8
|
|
5.
|
Помещение дезинфекционных камер
|
|
|
|
|
|
|
|
а) загрузочное отделение
|
определяется
расстановкой
|
|
|
б) разгрузочное отделение
|
оборудования
|
|
|
в) санитарный шлюз между загрузочным и разгрузочным
отделением
|
3
|
3
|
3
|
3
|
3
|
|
6.
|
Кладовая хлорной извести
|
4
|
4
|
6
|
6
|
6
|
|
7.
|
Кладовая дезинфицирующих средств
|
2
|
4
|
5
|
8
|
8
|
|
8.
|
Кладовая хозяйственного инвентаря
|
-
|
4
|
5
|
6
|
6
|
|
|
Бытовые помещения
|
|
|
|
|
|
|
10.
|
Гардероб персонала с душем
|
4
|
4
|
4
|
6
|
6
|
|
11.
|
Уборная
|
3
|
3
|
3
|
3
|
3
|
|
12.
|
Кладовая предметов уборки с поливочным краном, тралом и
сушкой
|
6
|
6
|
6
|
6
|
6
|
|
13.
|
Комната персонала
|
8
|
8
|
8
|
8
|
8
|
|
14.
|
Комната личной гигиены персонала
|
5
|
5
|
5
|
5
|
5
|
5. В больницах на 300 и
более коек и родильных домах на 200 и более коек рекомендуется предусматривать
помещение при дезинфекции кроватей, их площадь
определяется заданием на проектирование.
1. Служба приготовления в лечебно-профилактических
учреждениях предназначена для приготовления или подготовки, доставки и раздачи
пищи для больных.
2. Служба приготовления пищи
представляет собой комплекс помещений, которые, как правило, делятся на
складские (для сохранения пищевых продуктов, тары), производственные (для
обработки сырья, заготовки полуфабрикатов, приготовления пищи),
административно-бытовые, буфетные и столовые в отделениях медицинского
учреждения (для выдачи готовой пищи и ее употребления).
3. Отдельно стоящее здание
службы приготовления пищи рекомендуется, как правило, соединять транспортными
тоннелями со зданиями с палатными отделениями, кроме инфекционных и
туберкулезных. Ширина тоннелей не менее 3 м, при использовании электрокаров 4,5
м.
Для связи помещения экспедиции
с транспортным тоннелем следует предусматривать лестнично-лифтовой узел.
4. Площадь помещений службы
приготовления пищи для работы на сырье рекомендуется принимать по таблице 25.
Таблица 25
Состав и рекомендуемая
площадь помещений службы приготовления пищи в стационарах разной мощности
|
№№
п/п
|
|
Площадь, м2
|
|
Вместимость
стационара (койки)
|
|
|
120
|
180
|
240
|
300
|
360
|
420
|
480
|
540
|
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
10
|
11
|
|
|
Производственные помещения
|
|
|
|
|
|
|
|
|
|
|
1.
|
Помещение первичной обработки овощей
|
10
|
10
|
12
|
12
|
12
|
14
|
14
|
16
|
16
|
|
2.
|
Цех заготовки овощей
|
8
|
12
|
18
|
20
|
20
|
20
|
20
|
22
|
24
|
|
3.
|
Цех заготовки мяса и птицы
|
10
|
15
|
15
|
16
|
16
|
16
|
16
|
16
|
16
|
|
4.
|
Цех заготовки рыбы
|
|
|
|
|
8
|
8
|
6
|
8
|
8
|
|
5.
|
Помещение для опалки птиц
|
8
|
8
|
8
|
8
|
8
|
8
|
8
|
8
|
8
|
|
6.
|
Варочный цех*)
|
16-30
|
35
|
45
|
55
|
60
|
70
|
75
|
80
|
85
|
|
7.
|
Холодная заготовочная
|
6
|
8
|
12
|
12
|
14
|
16
|
16
|
16
|
16
|
|
8.
|
Цех мучных изделий
|
8
|
10
|
14
|
16
|
18
|
20
|
20
|
20
|
20
|
|
9.
|
Моечная кухонной посуды
|
6
|
8
|
10
|
12
|
12
|
14
|
14
|
16
|
18
|
|
10.
|
Кладовая суточного запаса
|
6
|
8
|
10
|
10
|
10
|
10
|
10
|
12
|
12
|
|
11.
|
Экспедиция (с наружным выходом)
|
6
|
8
|
10
|
12
|
12
|
14
|
14
|
16
|
20
|
|
|
Складские помещения
|
|
|
|
|
|
|
|
|
|
|
12.
|
Охлаждаемые камеры для хранения:
|
|
|
|
|
|
|
|
|
|
|
|
а) мяса
|
6
|
8
|
10
|
5
|
5
|
6
|
8
|
10
|
10
|
|
|
б) рыбы
|
6
|
8
|
10
|
5
|
5
|
6
|
6
|
8
|
8
|
|
|
в) молочных продуктов**)
|
-
|
-
|
-
|
5
|
5
|
6
|
8
|
8
|
10
|
|
|
г) фруктов и зелени
|
6
|
6
|
6
|
6
|
6
|
6
|
6
|
6
|
6
|
|
|
д) консервов и квашений***)
|
-
|
-
|
-
|
-
|
5
|
5
|
5
|
6
|
8
|
|
|
е) отходы со шлюзом, оборудованным поливочным краном,
трапом для мытья бачков (с отдельным наружным выходом)
|
4+2
|
4+2
|
4+2
|
4+2
|
4+2
|
4+2
|
4+2
|
4+2
|
4+2
|
|
13.
|
Помещение холодильной установки (площадью не менее 4 м2)
|
Определяется расстановкой оборудования
|
|
14.
|
Кладовая сухих продуктов
|
4
|
4
|
5
|
5
|
5
|
8
|
8
|
10
|
12
|
|
15.
|
Кладовая хлеба
|
4
|
4
|
4
|
4
|
4
|
6
|
6
|
8
|
10
|
|
16.
|
Кладовая овощей
|
6
|
6
|
8
|
8
|
10
|
12
|
12
|
14
|
16
|
|
17.
|
Загрузочная
|
6
|
8
|
9
|
9
|
10
|
10
|
10
|
10
|
10
|
|
18.
|
Тарная
|
6
|
6
|
6
|
6
|
6
|
8
|
8
|
10
|
10
|
|
19.
|
Кладовая белья
|
5
|
5
|
6
|
6
|
3
|
3
|
3
|
4
|
4
|
|
20.
|
Кладовая инвентаря
|
5
|
5
|
6
|
6
|
4
|
4
|
4
|
4
|
5
|
|
21.
|
Помещение кладовщика
|
-
|
-
|
-
|
6
|
6
|
6
|
6
|
6
|
6
|
|
|
Служебные и бытовые
помещения
|
|
|
|
|
|
|
|
|
|
|
22.
|
Комната заведующего производством
|
-
|
-
|
-
|
8
|
8
|
8
|
8
|
8
|
8
|
|
23.
|
Комната медсестры или врача диетпитания
|
-
|
8
|
8
|
8
|
8
|
8
|
8
|
8
|
8
|
|
24.
|
Гардеробные, душевые, уборные для персонала с комнатой
личной гигиены
|
8+5
|
10+5
|
11+5
|
12+5
|
20+5
|
24+5
|
28+5
|
30+5
|
36+5
|
|
25.
|
Кладовая предметов уборки помещений с поливочном краном,
трапом и сушкой
|
6
|
6
|
6
|
6
|
6
|
6
|
6
|
6
|
6
|
|
26.
|
Помещение хранения и мытья тележек и тары, применяемых для
транспортировки пищи
|
8
|
8
|
10
|
12
|
16
|
20
|
20
|
22
|
24
|
|
27.
|
Комната персонала
|
8
|
8
|
8
|
8
|
8
|
9
|
9
|
10
|
11
|
*)
Площадь уточняется в соответствии с расстановкой оборудования.
**) В
стационарах до 240 коек молочные, продукты хранить в холодильных камерах для
фруктов и зелени или по согласованию с санитарными органами, в других камерах.
***) В стационарах до 300 моек консервы и квашения в других холодильных
камерах.
5. При наличии инфекционного
корпуса для него организуется экспедиция площадью не менее 6 м2.
6. В крупных больничных
комплексах свыше 1500 коек допускается в случае-необходимости организация
центральной заготовительной и самостоятельных доготовочных, приближенных к
палатным корпусам.
1. При проектировании
лечебно-профилактических учреждений следует учитывать возможности стирки белья
в городских прачечных при наличии в них специализированных технологических
линий для медицинского белья, помещений для дезинфекции автотранспорта,
временного пребывания экспедиторов и грузчиков лечебно-профилактических
учреждений.
Независимо от наличия
городских прачечных следует предусматривать самостоятельные прачечные при
родильных домах, детских и инфекционных больницах, размещенных вне больничных
комплексов.
2. В объединенной больничной
прачечной, обслуживающей одно или несколько лечебно-профилактических учреждений
(больничный комплекс), необходимо предусматривать самостоятельные входы для приема инфицированного и
неинфицированного (отдельно для акушерских отделений и детей до 1 года) белья и
раздельные технологические линии обработки белья из детских (с выделением детей
грудного возраста), акушерских (с выделением новорожденных), инфекционных,
гнойных, хирургических и прочих отделений.
3. Производительность
прачечных следует принимать из расчета 2,3 кг сухого белья на 1 койку в
стационаре, 4,0 кг сухого белья на 1 новорожденного или ребенка грудного
возраста, 0,4 кг сухого белья на 1 посещение амбулаторно-поликлинического
учреждения и 1 кг на мать, совместно пребывающей с ребенком. При проектировании
специализированных стационаров хирургического профиля расчетный показатель на 1
койку принимается по заданию на проектирование.
При проектировании
больничных прачечных производительностью свыше 2800 кг белья в смену состав и
площади помещений следует принимать по заданию на проектирование.
4. Площадь помещений
прачечных следует принимать по таблице 26.
Таблица
26
Состав
и рекомендуемая площадь помещений прачечных разной мощности (кг белья в смену)
|
№
п/п
|
Помещения
|
Площадь, м2
|
|
Производительность
прачечной (кг белья в смену)
|
|
100
|
300
|
500
|
700
|
1000
|
1600
|
2200
|
2800
|
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
10
|
|
1.
|
Цех приема неинфицированного белья
|
|
|
|
|
|
|
|
|
|
|
а) ожидальная
|
-
|
6
|
9
|
12
|
15
|
18
|
24
|
30
|
|
|
б) прием, сортировка, хранение белья
|
8
|
8
|
15
|
22
|
34
|
40
|
50
|
65
|
|
2
|
Стиральный цех*)
|
18
|
36
|
44
|
65
|
75
|
96
|
125
|
156
|
|
3.
|
Сушильно-гладильный цех*)
|
15
|
40
|
50
|
70
|
90
|
135
|
180
|
200
|
|
4.
|
Цех разборки, починки, упаковки и хранения белья.
|
8
|
12
|
18
|
30
|
40
|
50
|
65
|
80
|
|
5.
|
Выдача белья
|
4
|
4
|
5
|
8
|
9
|
12
|
15
|
15
|
|
6.
|
Кладовая стиральных средств
|
4
|
4
|
6
|
8
|
10
|
10
|
10
|
10
|
|
7.
|
Помещение централизованного приготовления стиральных
растворов
|
6
|
10
|
16
|
20
|
20
|
25
|
25
|
30
|
|
8.
|
Компрессорная
|
-
|
10
|
16
|
20
|
24
|
28
|
38
|
38
|
|
9.
|
Химико-технологическая
|
-
|
-
|
15
|
15
|
15
|
15
|
15
|
15
|
|
|
Бытовые помещения
|
|
|
|
|
|
|
|
|
|
10.
|
Комната персонала
|
8
|
10
|
12
|
12
|
15
|
18
|
21
|
24
|
|
11.
|
Комната заведующего
|
-
|
8
|
8
|
8
|
10
|
10
|
12
|
12
|
|
12.
|
Гардеробная персонала
|
4
|
6
|
9
|
12
|
15
|
18
|
21
|
24
|
|
13.
|
Кладовая
|
3
|
3
|
3
|
4
|
5
|
6
|
9
|
12
|
|
14.
|
Уборная
|
3
|
3
|
3
|
3
|
3
|
3
|
3
|
3+3
|
|
15.
|
Кладовая предметов уборки помещений с поливочным, краном,
трапом и сушкой
|
б
|
6
|
6
|
6
|
6
|
6
|
6
|
6
|
|
16.
|
Комната личной гигиены
|
5
|
5
|
5
|
5
|
5
|
5
|
5
|
5
|
|
17.
|
Душ для персонала
|
3
|
3
|
3
|
3
|
3
|
3
|
3+3
|
3+3
|
*) Площадь может быть
изменена в зависимости от расстановки оборудования.
5. Площадь помещений приема
и дезинфекции инфицированного белья принимается по таблице 27.
Таблица 27
Состав и рекомендуемая площадь помещений приема и дезинфекции
инфицированного белья
|
№
п/п
|
Помещения
|
Площадь, м2
|
|
Кол-во
инфекционных коек
|
|
до 250
|
260-500
|
500-750
|
|
1.
|
Ожидальная
|
-
|
4
|
6
|
|
2.
|
Прием, сортировка и хранение белья
|
4
|
8
|
12
|
|
3.
|
Дезинфекционно-сушильный цех
|
18
|
24
|
40
|
|
4.
|
Помещение выдачи белья в стирку
|
4
|
8
|
10
|
|
5.
|
Хранение дезинфицирующих растворов
|
2
|
6
|
8
|
|
6.
|
Санпропускник
|
2
|
2
|
3
|
6. Дезинфекция белья
производится путем обработки белья и стиральных машин с помощью стиральных
растворов.
1. Служебные и бытовые
помещения лечебно-профилактических учреждений предназначены для работы
администрации учреждения и способствующих подразделений (бухгалтерия,
ремонтно-эксплуатационная служба и др.), а также для обеспечения нормальных,
комфортных условий для работы персонала учреждений.
2. Площадь служебных и
бытовых помещений больниц рекомендуется принимать по таблице 28.
3. Количество шкафов в
гардеробной для домашней и рабочей одежды следует принимать равным 100%
списочного состава персонала.
4. Количество душевых кабин
следует принимать из расчета 1 душевая кабина на 10 человек в инфекционных и
туберкулезных отделениях, в остальных отделениях - 1 душевая кабина на 15
человек, работающих в наибольшей смене среднего и младшего персонала.
5. Количество санитарных
приборов - унитазов (напольных чаш) и писсуаров в женских и мужских уборных
должно приниматься в зависимости от количества пользующихся уборной в наиболее
многочисленной смене, из расчета 15 человек на 1 санитарный прибор.
В мужских
уборных, количество писсуаров должно быть равно количеству унитазов (напольных
чаш), а при нечетном суммарном количестве санитарных приборов - на один больше.
При количестве мужчин 15 и менее писсуаров в уборной предусматривать не
требуется. Количество унитазов (напольных чаш) не должно превышать 16.
|
№
п/п
|
Помещение
|
Площадь, м2
при мощности больницы
|
|
120
|
160
|
240
|
300
|
360
|
420
|
480
|
540
|
600
|
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
10
|
11
|
|
1.
|
Кабинет главного врача
|
18
|
18
|
24
|
24
|
24
|
30
|
30
|
30
|
30
|
|
2.
|
Приемная главного врача
|
10
|
10
|
10
|
10
|
10
|
10
|
12
|
12
|
12
|
|
3.
|
Кабинет заместителя главного врача по лечебной части
|
-
|
15
|
15
|
18
|
18
|
18
|
18
|
18
|
18
|
|
4.
|
Кабинет заместителя главного врача по
амбулаторно-поликлиническому отделению с приемной,
|
15+8
|
15+8
|
15+8
|
18+8
|
18+8
|
18+8
|
18+8
|
18+8
|
18+8
|
|
5.
|
Кабинет заместителя главного врача по
административно-хозяйственной части
|
10
|
10
|
10
|
10
|
10
|
10
|
110
|
10
|
10
|
|
6.
|
Кабинет заместителя главного врача по хирургии
|
-
|
-
|
-
|
-
|
18
|
18
|
18
|
18
|
18
|
|
7.
|
Комната главной медицинской сестры
|
10
|
10
|
10
|
10
|
10
|
10
|
12
|
12
|
12
|
|
8-
|
Комната инженерно-технического персонала*)
|
10
|
10+10
|
10+10
|
10+10
|
10+10
|
10+10
|
12+12
|
12+12
|
12
|
|
9.
|
Кабинет по охране труда и технике безопасности
|
12
|
12
|
15
|
15
|
18
|
18
|
24
|
24
|
24
|
|
10.
|
Статистический кабинет
|
|
|
|
|
|
|
|
|
|
|
|
а) комната медицинского статистика
|
4 на 1 рабочее место, но не менее 12
|
|
|
б) комната для работы со счетными машинами
|
4 да 1 счетную машину, но не менее 12
|
|
11.
|
Организационно-методический кабинет
|
4 на 1 рабочее место, но не менее 12
|
|
12.
|
Помещение начштаба ГО
|
-
|
-
|
-
|
-
|
-
|
-
|
-
|
10
|
10
|
|
13.
|
Отдел кадров
|
-
|
-
|
-
|
-
|
-
|
-
|
10
|
|
|
|
14.
|
Комната общественных организаций
|
10
|
10
|
12
|
16
|
10+10
|
12+10
|
16+12
|
184-12
|
24
|
|
15.
|
Канцелярия, бухгалтерия
|
10
|
10
|
10
|
15
|
15
|
15
|
20
|
20
|
20
|
|
16.
|
Касса
|
8
|
8
|
8
|
8
|
8
|
8
|
8
|
8
|
8
|
|
17.
|
Медицинская канцелярия
|
8
|
8
|
10
|
12
|
12
|
15
|
5
|
18
|
18
|
|
18.
|
Медицинский архив
|
0,3 на 1 койку, но не менее 12
|
|
19.
|
Помещение для занятий с персоналом
|
30
|
30
|
301
|
30
|
80
|
30
|
30
|
30
|
30
|
|
20.
|
Медицинская библиотека
|
12
|
12
|
15
|
15
|
24
|
24
|
24
|
30
|
36
|
|
21.
|
Библиотека для больных
|
10
|
10
|
10
|
12
|
12
|
12
|
15
|
24
|
24
|
|
22.
|
Диктофонный центр
|
|
|
|
|
|
|
|
|
|
|
|
- аппаратная
|
-
|
8
|
8
|
8
|
8
|
12
|
12
|
12
|
16
|
|
|
- круглосуточный пост
|
-
|
-
|
8
|
8
|
8
|
10
|
10
|
12
|
12
|
|
|
- зал обработки информации
|
-
|
12
|
12
|
16
|
20
|
20
|
24
|
28
|
32
|
|
23.
|
Центральная диспетчерская инженерных служб
|
-
|
-
|
-
|
-
|
-
|
-
|
12
|
12
|
12
|
|
24.
|
Помещение пожарного поста
|
15
|
15
|
15
|
15
|
15
|
15
|
15
|
15
|
15
|
|
25.
|
АТС
|
-
|
-
|
-
|
-
|
-
|
-
|
-
|
-
|
-
|
|
26.
|
Радиоузел
|
12
|
12
|
12
|
12
|
12
|
12
|
12
|
12
|
12
|
|
27.
|
Комната психологической и психоэмоциональной разгрузки (со
шлюзом)
|
-
|
-
|
16+2
|
16+2
|
20+2
|
20+2
|
24+2
|
24+2
|
24+2
|
|
28.
|
Конференц-зал
|
0,9 на 1 место (с
учетом организации эстрады и устройством пюпитров)
|
|
29.
|
Фойе при конференц-зале
|
0,3 на одно место в зале
|
|
30.
|
Кинопроекционная с перемоточной
|
По нормам проектирования клубов
|
|
31.
|
Столовая для персонала
|
В соответствии с главой СНиП по проектированию предприятий
общественного питания
|
|
31а.
|
Буфет для персонала
|
|
|
|
|
|
|
|
|
|
|
|
а) зал с раздаточной
|
24
|
30
|
36
|
42
|
48
|
5 4
|
60
|
66
|
72
|
|
|
б) подсобное помещение
|
6
|
6
|
8
|
8
|
10
|
10
|
12
|
14
|
16
|
|
|
в) моечная столовой посуды
|
8
|
8
|
8
|
8
|
10
|
10
|
12
|
12
|
14
|
|
32.
|
Закрытая душевая кабина персонала
|
3
|
3
|
3
|
3
|
3
|
3
|
3
|
3
|
3
|
|
33.
|
Парикмахерская для больных
|
12+6
|
12+6
|
12+6
|
124-6
|
12+6
|
12+6
|
12+6
|
12+6
|
-
|
|
34.
|
Комната личной гигиены
|
3
|
3
|
3
|
3
|
8
|
3
|
3
|
3
|
0
|
|
35.
|
Уборные для персонала
|
3 на 1 унитаз (с умывальником в шлюзе)
|
|
36.
|
Центральная бельевая
|
12
|
12
|
15
|
15
|
24
|
24
|
30
|
36
|
40
|
|
37.
|
Кладовая вещей больных и гладильная
|
0,2 на одну койку
|
|
38.
|
Кладовая предметов уборки с поливочным краном, трапом и
сушкой
|
6
|
6
|
6
|
6
|
6
|
6
|
6
|
6
|
6
|
|
39.
|
Кладовая санитарно-гигиенической одежды, специальной обуви
и защитных приспособлений
|
15
|
15
|
10
|
18
|
24
|
24
|
30
|
30
|
30
|
|
40.
|
Кладовая инвентаря
|
18
|
18
|
18
|
24
|
24
|
24
|
30
|
30
|
30
|
|
41.
|
Мастерская по текущему ремонту медицинского оборудования
|
18
|
18
|
18
|
24
|
24
|
24
|
30
|
30
|
30
|
|
42.
|
Кладовая ремонтного оборудования
|
4
|
6
|
6
|
8
|
8
|
10
|
12
|
12
|
12
|
|
48
|
Ремонтно-эксплуатационная служба:
|
|
|
|
|
|
|
|
|
|
|
|
- столярная мастерская
|
-
|
-
|
12
|
28
|
28
|
28
|
36
|
36
|
36
|
|
|
- сантехническая мастерская
|
18
|
18
|
12
|
24
|
24
|
24
|
24
|
24
|
24
|
|
|
- электротехническая мастерская
|
|
8
|
12
|
12
|
12
|
24
|
24
|
36
|
36
|
|
|
- гардеробные
|
6
|
6
|
10
|
12
|
12
|
18
|
18
|
24
|
24
|
|
|
- душевые
|
3
|
3
|
3
|
6
|
6
|
6
|
6
|
9
|
9
|
|
|
- уборные
|
3
|
3
|
3
|
6
|
6
|
6
|
6
|
6
|
6
|
|
|
- складские помещения
|
8
|
8
|
16
|
24
|
30
|
42
|
48
|
52
|
54
|
|
44.
|
Вестибюль-гардеробная для посетителей стационара
|
0,5 на 1 посетителя
|
|
45.
|
Для бесед посетителей с лечащими врачами (помещение
предусматривается в каждом корпусе)
|
10
|
10
|
10
|
10
|
12
|
12
|
12
|
12
|
12
|
|
46.
|
Для приема передач больным (в каждом корпусе)
|
10
|
10+4
|
10+4
|
10+4
|
14+4
|
14+4
|
14+4
|
16+4
|
16+4
|
|
47.
|
Справочная
|
4
|
4
|
4
|
4
|
4
|
4
|
4
|
4
|
4
|
|
48.
|
Уборные для посетителей в вестибюле
|
Из расчета 1 санитарный прибор на 50 посетителей
|
|
49.
|
Гардеробная уличной одежды для персонала
|
0,08 на 1 крючок в гардеробной
|
|
50.
|
Гардеробные для домашней и рабочей одежды
|
0,55 на 1 шкаф
|
|
51.
|
Вестибюль-гардеробная для больных (с сушильными шкафами
для одежды и обуви)
|
12
|
15
|
21
|
27
|
30
|
36
|
42
|
48
|
52
|
*) Количество и площадь помещений
уточняется заданием на проектирование с учетом штатного расписания.
6. Количество мест в
гардеробной уличной одежды персонала принимается равным 60% списочного состава.
7.
Количество мест в конференц-зале следует принимать равным 50% списочного состава
персонала.
8.
Число посетителей стационара принимается равным 70% от количества коек. Смежно
с вестибюлем для посетителей следует предусматривать помещение встреч
выписывающихся больных.
9. Задание на проектирование
должно предусматривать также бытовые, помещения для персонала, торговые киоски,
пункты приема химчистки, прачечной, парикмахерскую и т.п., оздоровительный
комплекс (спортзал, сауна, бассейн и др.), клубные помещения.
1. Клиническим
лечебно-профилактическим учреждением здравоохранения является учреждение,
используемое с целью подготовки специалистов и проведения научных исследований
клиническими кафедрами медицинских вузов, институтами усовершенствования врачей
и научно-исследовательскими учреждениями.
При проектировании
клинических учреждений наряду с помещениями, предусматриваемыми в обычных
лечебно-профилактических учреждениях, необходимо включить дополнительно
помещение для организации работы клинических кафедр. При этом помимо настоящего
Пособия следует руководствоваться также положениями следующих документов: ВСН
51-86 «Профессионально-технические, средние специальные и высшие учебные
заведения» и Пособия к нему. Инструкции по проектированию зданий
научно-исследовательских учреждений СН 495-77 и Руководства по проектированию
высших учебных заведений.
2. Основным типом
клинического лечебно-профилактического учреждения является многопрофильная клиническая больница, на базе которой располагается большинство клинических кафедр, чья учебная и
научная работа связана с отделениями стационара.
Многопрофильная больница служит основой для создания нескольких клиник, в
состав которых входят кафедры и профильные палатные отделения.
3. Клинические
лечебно-профилактические учреждения, являющиеся базами клинических кафедр медицинского
вуза (многопрофильные и специализированные больницы для взрослых и детей,
родильные дома, женские консультации, диспансеры, поликлиники), обеспечивают
совместно с руководством института и кафедр учебно-педагогическую,
лечебно-диагностическую и научно-исследовательскую работу клиник.
4. Обучение на клинической
кафедре складывается из практических занятий, проводимых в различных
подразделениях клинического учреждения, и лекционного курса по клиническим
дисциплинам. Практические занятия, которые предусматривают участие студентов в
курации и поликлиническом приеме больных, осмотрах, операциях, процедурах,
проводятся под руководством сотрудников кафедры с группами не более 10 человек.
5. Все помещения кафедры по
функциональному назначению можно разделить на помещения для работы сотрудников,
учебные, лекционные, научно-исследовательские, вспомогательные и бытовые. Для
обеспечения санитарно-гигиенического и лечебно-охранительного режимов, в
отделениях клиники основную часть помещений кафедры целесообразно планировочно
объединить в кафедральном блоке, приближенном к профильным отделениям.
Кафедральный блок должен иметь удобную связь с другими подразделениями
больницы, где предусматривается минимум помещений, связанных с участием
преподавателей и студентов в лечебном процессе.
6.
Полный перечень и рекомендуемые площади помещений для клинических кафедр всех
профилей представлены в таблице 29. Состав и набор помещений для каждой
конкретной кафедры определяется заданием на проектирование в зависимости от
профиля кафедры и факультета, количества студентов и преподавателей, учебных
нагрузок, методов преподавания и направления научных исследований.
Таблица 29
Общий
состав и рекомендуемые площади помещений клинических кафедр
|
№
п/п
|
Наименование
помещений
|
Площадь, м2
|
|
1
|
2
|
3
|
|
|
Кафедральный блок
|
|
|
|
а) помещения для
работы сотрудников
|
|
|
1.
|
Кабинет заведующего кафедрой
|
24
|
|
2.
|
Приемная - комната секретаря-машинистки
|
12
|
|
3.
|
Кабинет профессора
|
18
|
|
4.
|
Кабинет заведующего учебной частью
|
18
|
|
5.
|
Кабинет доцента
|
12
|
|
6.
|
Комната ассистентов на 2 чел.
|
14
|
|
7.
|
Методический кабинет
|
54
|
|
8.
|
Конференц-зал кафедры на 70-100 мест
|
0,8 на 1 место
|
|
|
б) учебные помещения
|
|
|
9.
|
Дисплейных зал
|
30
|
|
10.
|
Учебный кабинет для освоения практических навыков (по
профилю кафедру)
|
34
|
|
11.
|
Учебный кабинет - операционная с предоперационной
|
36
|
|
12.
|
Учебная лаборатория с препараторской
|
54+22
|
|
13.
|
Аудитория на 50 мест
|
1,5 на одно место
|
|
|
в) помещения для научно-исследовательской работы
|
|
|
14.
|
Научно-исследовательские лаборатории
|
12 на 1 сотрудника
|
|
15.
|
Комната аспирантов
|
4 на 1 чел (площадь
помещения должна быть не менее 10 м2
|
|
16.
|
Лаборантская
|
12
|
|
|
г) вспомогательные и бытовые помещения
|
|
|
17.
|
Фойе при конференц-зале
|
0,5 на 1 место
|
|
18.
|
Рекреации
|
0,5 на 1 студента
|
|
19.
|
Комната отдыха сотрудников кафедры
|
24
|
|
20.
|
Помещение для хранения наглядных пособий
|
9
|
|
21.
|
Материальная
|
18
|
|
22.
|
Санузлы
|
по нормам
проектирования вузов
|
|
23.
|
Кладовая уборочного инвентаря
|
3
|
|
|
Аудиторный блок
|
|
|
24.
|
Аудитория на 200-300 мест
|
1,1 на 1 место
|
|
25.
|
Фойе
|
0,5 на 1 место
|
|
26.
|
Помещение для хранения наглядных пособий
|
51
|
|
27.
|
Помещение для временного пребывания больных
|
12
|
|
28.
|
Комната лектора
|
9
|
|
29.
|
Кинопроекционная
|
27
|
|
30.
|
Санузлы
|
по нормам
проектирования вузов
|
|
31.
|
Кладовая уборочного инвентаря
|
3
|
|
|
Приемное отделение
|
|
|
32.
|
Приемно-смотровой учебный бокс в детских больницах
|
27,5
|
|
33.
|
Смотровая учебная
|
18
|
|
|
Палатное отделение
|
|
|
34.
|
Процедурная учебная
|
16
|
|
35.
|
Процедурная учебная с гинекологическим креслом
|
22
|
|
36.
|
Учебная комната
|
34
|
|
37.
|
Комната для субординаторов или интернов
|
10, на каждого
студента сверх одного следует увеличивать помещение на 3,25 м2
|
|
38.
|
Комната дежурных студентов
|
12
|
|
|
Лечебно-диагностическое отделение
|
|
|
39.
|
Учебная комната
|
22
|
|
40.
|
Наблюдательская
|
36
|
|
41.
|
Санитарный пропускник студенческий
|
по расстановке
оборудования, но не менее 6+6
|
|
|
Патологоанатомическое отделение
|
|
|
42.
|
Учебная секционная на 1 стол:
|
|
|
|
секционная
|
20
|
|
|
подсекционная
|
10
|
|
|
Помещения амбулаторно-поликлинического
приема
|
|
|
43.
|
Учебный кабинет поликлинического приема
|
22
|
|
44.
|
Учебный кабинет приема в стоматологической поликлинике (на
6 кресел)
|
60
|
|
45.
|
Учебная комната
|
22
|
|
46.
|
Преподавательская
|
4 (на 1 сотрудника
помещение должно быть не менее 10 м2)
|
|
|
Служебные и бытовые помещения
|
|
|
47.
|
Вестибюль с гардеробом для верхней одежды студентов и
преподавателей
|
по нормам
проектирования вузов
|
|
48.
|
Гардероб студенческий для домашней и рабочей одежды
(комнаты для переодевания)
|
0,55 на двойной
шкаф
|
|
49.
|
Столовая и буфеты для студентов и преподавателей,
|
по нормам
проектирования вузов
|
|
50.
|
Санузлы
|
|
7. Нормы площади аудиторий
различной вместимости и препараторских при них, а также основные требования к
их планировке, оснащению и размещению технических средств обучения установлены ВСН
51-86 «Профессионально-технические, средние специальные и высшие учебные
заведения».
8. Помещения лектора,
временного пребывания больных, хранения наглядных пособий предусматриваются при
лекционной аудитории взамен препараторской.
9. В ординаторской палатного
отделения следует предусматривать рабочие места для ассистентов кафедры.
10. Учебные процедурные,
боксы, смотровые, кабинеты поликлинического приема оборудуются аналогично
соответствующим больничным помещениям; площадь их увеличена с учетом размещения
в них студенческой группы. Помещения целесообразно располагать рядом с
больничными, или по заданию на проектирование взамен их.
11. При размещении
клинической кафедры на базе однопрофильного ЛПУ кафедральный блок является
научно-учебным ядром клиники и может располагаться как в одном объеме с
палатными отделениями, так и самостоятельно, на связке со стационаром. Для
чтения лекций может использоваться конференц-зал клиники.
12. В случае, когда кафедра
использует в основном поликлиническую базу, кафедральный блок и другие
необходимые помещения предусматриваются в поликлинике.
13. В крупных клинических
ЛПУ, являющихся, как правило, базой нескольких кафедр, целесообразно создание
единого учебно-научного блока с учетом возможности организации межкафедральных научно-исследовательских
лабораторий, объединения и комплексного использования лекционных аудиторий.
